Schmerzmanagement - km-potsdam.de · Schmerzleitendes System –Anatomie Schmerzphysiologie...
Transcript of Schmerzmanagement - km-potsdam.de · Schmerzleitendes System –Anatomie Schmerzphysiologie...

07.06.2009
1
Pflege-Fortbildung
Schmerzmanagement
Ute Fischer-Kramps
Dr. Michael Schenk
Gemeinschafts-Krankenhaus Havelhöhe
Klinik für Anästhesiologie,
Schmerztherapie und PalliativmedizinLeitung: Prof. Dr. Müller-Busch
Problemdarstellung: Warum einen Expertenstandard und was beinhaltet er?
Ziel: Verbesserung der Schmerztherapie bei akuten u nd tumorbedingten chronischen Schmerzen.
Jeder Patient/Betroffene mit akuten oder tumorbedingten chronischen Schmerzen sowie zu erwartenden Schmerzen erhält ein angemessenes Schmerz management, das dem Entstehen von Schmerzen vorbeugt, sie auf ein erträgliches Maß reduziert oder beseitigt.
Einführung

07.06.2009
2
● Unnötig verlängertes Leid für die betroffenen Patienten
● ( Wandel in der Rechtsprechung: vermeidbare Schmerzen gelten als Körperverletzung, Stichwort: Unterlassene Hilfeleistung)
● Auswirkung auf Postoperativen Verlauf und Komplikationen
● Auswirkung auf Krankenhausverweildauer und Kosten
● Förderung von Chronifizierungsprozessen● Wunsch nach aktiver Sterbehilfe aufgrund
unzureichender Schmerztherapie bei Tumorpatienten
Folgen unzureichender Schmerzbehandlung
Zunahme der SchmerzhäufigkeitTumorschmerz
Zunahme der Schmerzhäufigkeit bei Karzinomen im zei tlichen Verlauf
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
1. Jahr 2. Jahr FinalstadiumAnt
eil d
er P
atie
nten
mit
Sch
mer
z (%
)
Bronchialkarzinom
Mammakarzinom
Plasmozytom
Prostatakarzinom
Rektumkarzinom
Uteruskarzinom
Magenkarzinom
(1) Aulbert-E. Lehrbuch der Palliativmedizin 1997
(2) Zenz M, Donner B. Schmerz bei Tumorerkrankungen. Interdisziplinäre Diagnostik und Therapie.
Wiss Verlagsgesellschaft, Stuttgart 2002
(3) Fitzgibbon DR. Cancer Pain: Management. In: Bonica´́́́s Management of pain, 3rd ed. 2002, 400-60
(4) Caraceni A, et al. An international survey of cancer pain charakteristics and syndromes. Pain 1999;82: 263-74
(5) Heidemann E. Malignome und Prävalenz von Schmerz. In: H Beck et al. Schmerztherapie Thieme: Stuttgart
2002: 515- 7
In Deutschland ~225.000 Patienten mit In Deutschland ~225.000 Patienten mit TumorschmerzTumorschmerz

07.06.2009
3
Indirekte Kosten72%
Stationäre Kosten6% Ambulante
Kosten9%
Rehabilitation6%
Physiotherapie5%
Pharmakotherapie2%
Ökonomisches Problem: Durch Rückenschmerzen verursachte Kosten
Deutschland: ca. 18 Milliarden € pro Jahr
(~12 Mrd. Euro)
Bolten W. Med Klinik 1998; 93:388–393
Emnid-Umfrage für BKK-Bundesverband, 1998; * Hildebrandt, Mense, Editorial „Rückenschmerz” in „Der Schmerz“ 2001
Nach längerer AU (von drei Monaten) Nach längerer AU (von drei Monaten) kehren nur 35% der Rückenpatienten kehren nur 35% der Rückenpatienten an ihren Arbeitsplatz zurück.an ihren Arbeitsplatz zurück.
● Intensiver Patientenkontakt
● Patientenbeobachtung
● Wahrnehmung von Schmerzäußerungen, ggf.
gezieltes Nachfragen
● Umsetzung des Behandlungsplans
● Weiterleitung wichtiger Informationen an den Arzt
Zentrale Rolle der Pflegenden

07.06.2009
4
Was ist Schmerz?
“Schmerz ist eine unangenehme Sinnesempfindung, die mit einer echten oder potenziellen Gewebsschädigung einhergehtoder mit Begriffen einer solchen beschrieben wird.“
IASP-Definition von Schmerz

07.06.2009
5
● Wozu brauchen wir Schmerzen? (Beispiel: Heiße
Herdplatte)
● Überlebenswichtige Warnfunktion
● Schmerzbahn und Verschaltungen: Lebensrettende
Reflexe
● Problematik bei Fehlen von Schmerzwahrnehmung
Was ist Schmerz?
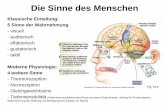
Schmerzleitendes System – AnatomieSchmerzphysiologie
� Primäre nozizeptive Neurone� Zellkörper- Lokalisation in den Spinalganglien oder
in den Trigeminuskernen.
� Sekundäre nozizeptive Neurone
("Projektionsneurone")
� Umschaltung � im Hinterhorn des Rückenmarks
� Weiterer Verlauf der Nervenfasern� Kreuzung nach kontralateral zum Vorderseitenstrang
(Tractus spinothalamicus)
� Nach rostral
� zu Hirnstamm und Thalamus
� dem aufsteigenden reticulären aktivierenden System (ARAS) mit der Formatio reticularis
� limbischem System
� somatosensorischem Cortex

07.06.2009
6
Definitionen Schmerz
� Analgesie� Noxische Reize lösen keine Schmerzwahrnehmung aus ("algos" = der
Schmerz;griech.)
� Nozizeptives System� Strukturen, die an der Verarbeitung von Schmerz beteiligt sind, ("nocere"
= schaden;lat.)
� Nozizeptiver Schmerz� Schmerz durch Gewebsläsion
� Neuropathischer Schmerz� Schmerz durch Läsion des Schmerzleitungssystemes selbst
● Physiologische Grundlagen der körpereigenen
Schmerzhemmung
● Absteigende schmerzhemmende Bahnen
● Endorphine
● Bewußtseins(-Spaltung/ Verdrängung, Ab)lenkung
Wozu ist Schmerzunterdrückung gut?

07.06.2009
7
Übertragener Schmerz - MechanismusSchmerz
� Links: Nozizeptive Affrenzen aus den Eingeweiden enden zum Teil an denselben Neuronen des Hinterhorns wie nozizeptive Afferenzen aus der Haut.
� Rechts: Dieselbe nozizeptive Afferenz kann gelegentlich sowohl oberflächliches wie tiefes Gewebe versorgen.
● Erschöpfung des Nozizeptors, aber nicht der
Schmerzleitung!
● Ausweitung des schmerzempfindlichen Areals
● Rekrutierung anderer Afferenzen (Hitze, Berührung)
● Neuroplastische Veränderungen: Allodynie, Hyperalgesie
Was passiert bei wiederholten Schmerzreizen?

07.06.2009
8
Chronifizierung ISchmerz
� Definition: Schmerzen nach Verlust der Schutzfunktion. � Assoziiert mit gesteigerter neuronaler Spontanaktivität. � „Neuronale Plastizität“, “Erinnerungsfähigkeit“. � Dauererregung
� durch intracelluläre Hypercalcämie� Nach Zell- Depolarisation führt prolongierter Ca++- Einstrom ins
Zellinnere zur Aktivierung von Second messengern im Zellinneren(auch eigene Wirkung als second messenger), Ca++- Freisetzungdann auch aus den endoplasmatischen Reticulum.
16
Chronifizierung IISchmerz
� Modulation der Gene� Durch Ca++, Aktivierung von IEG = immediate early genes (rasch
aktivierbare Anteile des Genoms der Zelle), z.B. c-fos und c-jun,Aktivierung von Transkriptionsmechanismen und Replikation von mehrund anderen Rezeptortypen.
� Das heißt, durch ständige Schmerzreize kommt es zu einer Änderungder Reaktionsbereitschaft der Projektionsneuronen mit erhöhterErregbarkeit (ein Mechanismus des "wind up").
� Der chronische Schmerz wird zur "Schmerzkrankheit".� Durch Verlust der postganglionären neuronalen spinalen
Diskrimination von nozizeptivem, sympathischem und sensorischemInput.

07.06.2009
9
Schmerzunterscheidung nach Entstehungsort
● Noziteptorschmerz
● Somatischer Schmerz
● Viszeraler Schmerz
● Neuropathischer Schmerz
● Somatoformer Schmerz
Klassifikation des Schmerzes
1. Nozizeptorschmerz
Hinweis auf eine Schädigung/Verletzung der Haut, der Muskeln, der Knochen oder der Eingeweide bei intakten Nerven
2. Nervenschmerz
Hinweis auf eine Schädigung der peripheren Nerven, der Nervenwurzeln oder des Gehirns (ZNS)
3. Somatoformer Schmerz
Hinweis auf mangelnde Verarbeitung einer Belastung/eines Konfliktes bei intakter Peripherie und intakten Nerven

07.06.2009
10
Anhaltende somatoforme Schmerzstörung
� Anhaltende, schwere und quälende Schmerzen, für deren Erklärung adäquat durchgeführte körperliche Untersuchungen keinen ausreichenden Anhalt ergeben
� Emotionale und psychosoziale Belastungsfaktoren müssen als ursächlich angesehen werden
� Beurteilung eines ursächlichen Zusammenhangs setzt die genaue Kenntnis des zeitlichen Verlaufs der Schmerzerkrankung voraus
Schmerzunterscheidung nach Dauer
● Akuter Schmerz (endet in der Regel mit der Heilung)
● Chronischer Schmerz (je nach Definition >3 oder >6
Monate)
● Akut rezidivierender chronischer Schmerz
● Chronifizierter Schmerz

07.06.2009
11
Chronischer Schmerz
Ständiger oder wiederkehrender Schmerz während mindestens 6 Monaten und / oder ein Schmerz, der auch nach Heilung der Verletzung oder Krankheit fortbesteht
� Keine nützliche Funktion für den Organismus
� Schlechte Wirksamkeit therapeutischer Maßnahmen
� Habituation der physiologischen Aktivität
� Vegetative Störungen (Schlaf, Appetit, Müdigkeit)
� Häufigster emotionaler Zustand: Depressivität
� Stellt eine eigenständige Krankheit dar
Tumorschmerz (alle Formen möglich)
● akut● chronisch● nozizeptiv● neuropathisch● Seelisch● Psychisch● Sozial● Tumorbedingt● Tumorassoziiert● Therapiebedingt● Tumorunabhängig

07.06.2009
12
Ätiologie Tumorschmerz
�Tumorbedingt 60-90%� Knochen- Metastasen/ -Arrosionen
� Infiltration/Kompression von Nervengewebe
� Infiltration Hohlorgane
� Weichteilinfilration
�Therapiebedingt 10-25%� medikamenteninduziert
� strahlenbedingt
� postchirurgisch
�Tumorassoziiert 5-20% � Paraneoplastisches Syndrom
� Fehlhaltungen
�Tumorunabhängig 3-10% PortenoyRK. Cancer 1989
tumorbedingt74%
tumorunabhängig 6%
tumorassoziiiert8%
therapiebedingt12%
Tumorschmerz ist Tumorschmerz ist keinekeine Diagnose !Diagnose !
Praxis Schmerzanamnese
● „Wo tut es weh?“ (Lokalisation: oberflächlich, tief,
überall...)
● „Wie tut es weh?“ (Schmerzqualität: dumpf, drückend,
spitz, stechend, brennend, elektrisierend, einschießend)
● „Wann tut es weh?“(Beginn, Zeitlicher Verlauf)
● „Wie stark sind die Schmerzen?“ (Schmerzintensität)
● „Wie können Sie die Schmerzen beeinflussen?“
(Schmerzmodulation, Schmerzbewältigungsstrategieen)

07.06.2009
13
Wie starkWie stark tut es weh? → Schmerz intensitätintensität- Intensitätsveränderung? - Zeitverlauf des Schmerzes
WoWo tut es weh? → Schmerz lokalisationlokalisation
WieWie tut es weh? → Schmerz qualitätqualität
Seit wannSeit wann tut es weh? → Schmerz verlaufverlauf
WarumWarum tut es Ihnen weh? → Schmerz konzeptkonzept
Was beeinflusstWas beeinflusst den Schmerz?
Welche MedikamenteWelche Medikamente nehmen Sie gegen die Schmerzen?
Wichtige FragenSchmerz- Anamnese
Subjektive Wahrnehmung Subjektive Wahrnehmung
(Evaluation durch Schmerzanamnese)(Evaluation durch Schmerzanamnese)
„Objektive“ Befunde „Objektive“ Befunde
SchmerzanalyseSchmerzanalyse
SchmerzdiagnoseSchmerzdiagnose
SchmerztherapieSchmerztherapie
EinschießendeSchmerzattacken
Evozierte Schmerzen (Allodynie)
Schmerzformen
BrennendeDauerschmerzen
Nozizeptive Schmerzen= Schädigung nichtnicht-- nervalernervalerGewebsstrukturen, die Nervenstrukturen der Nozizeption sind intakt
Neuropathische Schmerzen= Schädigung nervalernervalerGewebs-Strukturen
Schmerzformen Pathophysiologie

07.06.2009
14
Schmerzmessung
● Eigenanamnese vor Fremdanamnese● Messung der subjektiven Schmerzintensität als
Grundlage der Therapie● Schmerzmessung mit geeigneten Skalen:● bei Erwachsenen:● NRS (NAS), VAS, VRS Fragebögen (BPI zur
schmerzbeeinträchtigung z.b.bei TM-Patienten)● Kinder ab 4-5 Jahre: Smily● Bei Kommunikationsproblemen (Kinder < 4Jaren,
menschen mit kognitiven Einschränkungen etc):Schmerzeinschätzung durch Bezugspersonen und Pflegende, genaue Verhaltensbeobachtung!
Schmerzmessung: Visuelle AnalogskalaSchmerzmessung: Visuelle Analogskala
Schmerzstärke ist ein unverzichtbarer Verlaufsparameter für die Therapie
VisuelleVisuelle Analogskala (VAS)
keineSchmerzen
stärkste vorstellbareSchmerzen
0 1 2 3 4 5 6 10

07.06.2009
15
Schmerzmessung dient dazu,die Therapie individuell anzupassen
keineSchmerzen
Numerische Numerische Analogskala (NAS)
0 1 2 3 4 5 6 7 8 9 10
stärkste vorstellbareSchmerzen
Schmerzmessung: Numerische AnalogskalaSchmerzmessung: Numerische Analogskala
ADS – Allgemeine DepressionsskalaPsychometrie
� Anteile
� Emotional
� Motorisch
� Somatisch
� Motivational
� Kognitiv

07.06.2009
16
SES – Sensorische EmpfindungsskalaPsychometrie
Komponenten
� Affektive Schmerzwahrnehmung
…grausam, hartnäckig
� Sensorische Schmerzwahrnehmung
…klopfend, schneidend, heiß
Standardisierte Testverfahren
� Schmerzmessung
� Numerische und visuelle Analogskala
� Beeinträchtigung der Lebensqualität durch den Schmerz� Pain Disability Index (PDI)
� Short Form 12 und 36 (SF12, 36)
� Hinweise auf Depression, Angststörungen, Panikstörungen,…� Allgemeine Depressionsskala (ADS)
� Sensorische Empfindungsskala (SES)
� Hospital Anxiety and Depression Scale (HADS)� Patient Health Questionnaire (PHQ)
Diese Tests helfen uns dabei, die Diagnostik und Therapie zu verbessern

07.06.2009
17
Dokumentation und Verlaufskontrolle
● Schmerzintesität aktuell, in Ruhe und bei Belastung
(sowie im Durchschnitt, Maximal und Minimal)
● Auswertung:
● NRS<3/10: leichte Schmerzen.
● NRS>3/10: deutliche Einschränkung der Lebensqualität,
Handlungsbedarf!
● NRS>7/10: starke Schmerzen, dringender
Handlungsbedarf!
● Ziel: NRS<3/10
Medikamentöse Schmerztherapie
● allgemeine Grundsätze:
● Vor allem: Aufklärung des Patienten über Schmerzen,
Therapie und mögliche Nebenwirkungen! (Verbesserung
der Compliance), denn: Schmerzen verstärken Angst
und Unsicherheit, Angst und Unsicherheit verstärken den
Schmerz, ...

07.06.2009
18
WHO Stufe 3: Starke Opioid-Analgetika
MorphinOxyxodon
FentanylBuprenorphin
HydromorphonPiritramid
WHO Stufe 2: Schwache Opioid-Analgetika
Tramadol DihydrocodeinTilidin (+ Naloxon)
WHO Stufe 1: Nichtopioid-Analgetika
AzetylsalizylsäureIbuprofenDiclofenac
ParacetamolMetamizolCoxibe
PiroxicamMelocicam
Co-Analgetika, Nicht-medikamentöse Therapie
Physiotherapie, Trainingstherapie, psychologische Therapie
Das StufenDas Stufen--Schema der WHOSchema der WHO
� Entspannungsverfahren� Progressive Muskelrelaxation nach Jacobson
Entspannungsgruppe
� Gegenirritationsverfahren� TENS (Transkutane elektrische Nervenstimulation)
� MeditationEinführung in die Meditation
(1) Williams AC, et al. Pain 1996;66:13-22
Teile unseres Behandlungsprogrammes Multidisziplinäre und multimodale Behandlung

07.06.2009
19
� Physikalische Verfahren� Eis, Wärme, etc.
� Physiotherapie� Manuelle Therapie, KG, Triggerpunktbehandlung,
Massage, etc.
Bei Bedarf fester Teil des Therapieplanes
Bewegungsbecken
� Aktivierung� Verbesserung der körperlichen Leistungsfähigkeit
Nordic Walking
(1) Williams AC, et al. Pain 1996;66:13-22
Teile unseres Behandlungsprogrammes Multidisziplinäre und multimodale Behandlung
� Psychologische Diagnostik und Therapie
� Psychologische Behandlung
Bei Aufnahme ein Gespräch, es dient zur Diagnostik- „Wie gross sind seelische/ psychische Anteile, die den Schmerz beeinflussen?“
Fortführung als Einzeltherapie möglich
� Psychosomatische (ärztliche) MitbehandlungBei Bedarf begleitend
Teile unseres Behandlungsprogrammes Multidisziplinäre und multimodale Behandlung

07.06.2009
20
� Antroposophische Therapieformen
� HeileurythmieHeileurythmie- Gruppe für Schmerzpatienten
Einzeltherapie
Künstlerische Therapien
� Maltherapie
� Musiktherapie
� PlastizierenAls Einzel- und Gruppentherapien
Teile unseres Behandlungsprogrammes Multidisziplinäre und multimodale Behandlung
Applikationsformen
● oral
● intravenös
● subcutan
● transdermal
● epidural
● spinal

07.06.2009
21
Dosisfindung
● Titration mit kleinen Dosen bis zur individuell erforderlichen Dosis, dann Bevorzugung langwirkender retardierter Präparate zur weiteren Therapie
● Applikation nach Zeitplan, abhängig von der Wirkdauer der verabreichten Substanzen
● Zusätzlich Verordnung von schnellwirkender Bedarfs-Medikation zu Therapie von Durchbruchschmerzen
● Zusätzlich Verordnung von schnellwirkender Bedarfs-Medikation vorbeugend vor schmerzhaften Manipulationen( Verbandswechsel, Lagerung, Mobilisation, KG etc.)
● Ziel: Präemptive Analgesie, Entkoppelung von Regelkreis/ Vermeidung des Lernprozesses Schmerz, Hilfe durch starkes Schmerzmedikament, Psychische Abhängigkeit
Hauptempfehlungen der WHO (1986)Prinzipien
� ...oraleorale Therapie
� ...nach der UhrUhr
� ...nach StufenplanStufenplan
� ...individuellindividuell abgestimmt auf den Patienten

07.06.2009
22
Nebenwirkungen
● Von Anfang an Mitbehandlung der potentiellen
Nebenwirkungen
Schmerzmedikamente nach WHO-Stufenschema
Wirkungen und Nebenwirkungen
●NSAID
●Schwach wirksame Opioide
●Stark wirksame Opioide
●Co-Analgetika
●Lokalanästhetika

07.06.2009
23
Stufenplan der WHOPrinzipien
Stufe I Stufe II Stufe III
NichtopioidanalgetikaNichtopioidanalgetika• NSAID• Paracetamol• Metamizol
Opioide mittelstarkOpioide mittelstark• Tilidin / Naloxon • Tramadol+ Stufe I
Opioide starkOpioide stark• Morphin• Piritramid• Hydromorphon• Oxycodon• Fentanyl• Buprenorphin+ Stufe I
Ko-Analgetika / Ko-Therapeutika / Nuklearmedizinische Verfahren / Physikalische Therapie
Menschliche Zuwendung, Psychologische, verhaltenstherapeutische Verfahren
Invasive Schmerztherapeutische VerfahrenInvasive Schmerztherapeutische Verfahren
Mediatoren mit algetischer WirkungSchmerzpathophysiologie
� Freisetzung� bei Gewebsschädigung
� Einteilung� Bradykinin, Prostaglandine, Protonen
� Arachidonsäure- Metabolite� Prostaglandine, Thromboxane und Leukotriene
� Das Schlüsselenzym der PG- Synthese ist dieCyclooxygenase

07.06.2009
24
Schmerzleitendes System – AnatomieSchmerzphysiologie
� Primäre nozizeptive Neurone� Zellkörper- Lokalisation in den Spinalganglien oder
in den Trigeminuskernen.
� Sekundäre nozizeptive Neurone
("Projektionsneurone")
� Umschaltung � im Hinterhorn des Rückenmarks
� Weiterer Verlauf der Nervenfasern� Kreuzung nach kontralateral zum Vorderseitenstrang
(Tractus spinothalamicus)
� Nach rostral
� zu Hirnstamm und Thalamus
� dem aufsteigenden reticulären aktivierenden System (ARAS) mit der Formatio reticularis
� limbischem System
� somatosensorischem Cortex
Nicht- Opioid- Analgetika
� Einleitung
� Einteilung
� Wirkmechanismus

07.06.2009
25
EinteilungNicht- Opioid- Analgetika
� Saure antipyretische Analgetika� COX-2-selektiv
� Parecoxib
� COX-2-unselektiv� ASS
� Nichtsaure Antipyretische Analgetika
� Pyrazolonderivate� Metamizol
� Anilinderivate� Paracetamol
NSAR -Nichtsteroidale Antirheumatika NSAR - Bedeutung
� Meist verordnete Substanzgruppe weltweit !Übliche Therapie akuter und chronischer Schmerzzustände
� Prävalenz der Anwendung:
� Gesamtbevölkerung: 5% (1, 2)
� Arthrose und RA : 44% (1, 2)
� NSAR sind effektiv zur Schmerztherapie, aber:
→ Zahlreiche unerwünschte Wirkungen !
(1) Lanes et al., Arthritis & Rheum 1997;40:1475-81, (2) Simon L et al., Clin Therap 1998;20,1218-35

07.06.2009
26
� 200 Patienten werden täglich in Deutschland wegen Blutungen im oberen Gastrointestinaltrakt hospitalisiert.
� 80 dieser 200 Patienten haben als Ursache der Blutung (oder Perforation) eine NSAR- Einnahme.
� 20 (10 %) dieser 200 Patienten versterben an einer dieser Komplikationen (1, 2).
(1) Bolten WW et al., Akt Rheumatol 1999;24:127-34(2) Blower AL et al., Aliment Pharmacol Ther 1997;11:283-91(3) Singh et al., Arch Intern Med 1996;156:1530-6
Oberer GI- Trakt - Blutungskomplikationen NSAR- Komplikationen
81
19 ohne Symptomemit Symptomen
Die meisten Patienten zeigen vor Auftreten einer schwerwiegenden NSAR-assoziierten GI Komplikation* keine Symptome (3) * Blutung, Perforation und Obstruktion des Magenausgangs
n = 1921
• Oberer GI-Trakt
� Dyspepsie� Erosionen� Ulzera � Perforationen/Stenosen/GI Blutung
� Nieren
� Ödeme - Na+- und Wasserretention� Niereninsuffizienz - akut/chronisch� Hypertonus� Herzinsuffizienz
� Thrombozyten
� Thrombozytenaggregationshemmung� Blutungskomplikationen
Nebenwirkungen von NSAR NSAR- Komplikationen

07.06.2009
27
COX-2 Hemmer
Adaptiert aus: Vane et al., Inflamm Res 1995;44:1-10
Effekte der Cyclooxygenasen - COX-1 und -2Pharmakologie Arachidonsäure
COX-2•Cytokin- induziert
COX-1•konstitutiv
INDUZIERTE COX-2- Wirkungen
•Proinflammatorische Aktivität
• Synthese von PG-Entzündungs-mediatoren
• Sensibilisierung/Modulation von Nozizeptoren
KONSTITUTIVE COX-2- Wirkungen
• Niere
• In kleinen Arterien, Arteriolen, Venolen
• ZNS, Uterus, Plazenta, etc.
ProstaglandineProstaglandine
KONSTITUTIVE COX-1- Wirkungen
•Niere
• Regulation des renalen Blutflusses und der GFR (PG E2, I2)
• Gastrointestinaltrakt
• Mucosaperfusion, Epithelregeneration
• Synthese zytoprotektiver PG in Magen- und Darmschleimhaut
• Thrombozyten
• Regelung der Aggregation
• Endothel
• Synthese von antithrombogenem Prostacyclin in Endothelzellen
Metamizol (z.B. Novaminsulfon , Novalgin ) INicht- Opioid- Analgetika
� Substanzklasse
� Pyrazolonderivat� Wirkmechanismus
� Analgesie spinal und supraspínal � Kaum Hemmung der Prostaglandinsynthese - kein
Antiphlogistikum
� Relaxation der glatten Muskulatur
� Fiebersenkung� Indikation
� Mittelstarke bis starke Schmerzen
� Nach Abdominaleingriffen mit Beteiligung von Hohlorganen Kolikartige Schmerzen� Gallenkolik, Nierenkolik, Darmkolik, Menstruationsschmerzen
� Durch Kontraktionen der glatten Muskulatur
� Fieber

07.06.2009
28
Metamizol (z.B. Novaminsulfon, Novalgin) IINicht- Opioid- Analgetika
� Dosierung
� Tagesdosis: 6 g, 6x1 g (alle 4 Stunden)
� Einzeldosis: 1- 2 g� Anwendungsformen
� Tabletten á 500 mg
� Tropfen, 20 gtt = 500 mg
� Ampullen 1 g (2 ml), 2,5 g (5 ml) als Kurzinfusion!!
� Unerwünschte Wirkungen
� Blutdruckabfall, kann sich zum Schock entwickeln� abhängig von der Injektionsgeschwindigkeit und vom
Volumenstatus
� Asthma Bronchiale
� Agranulozytose� 5 Fälle pro 1 Million Erwachsene
� Hemmung der Thrombozytenaggregation - gering
Metamizol (z.B. Novaminsulfon, Novalgin) IIINicht- Opioid- Analgetika

07.06.2009
29
� Kontraindikation
� Atopiker (schwere Atopie)
� Schweres Asthma (allergisch bedingt)
� Unkorrigierter Volumenmangel
� Schwangerschaft� absolut: 1. und 3. Trimenon
� relativ: 2. Trimenon
� Niereninsuffizienz
� Selten: � Glucose-6-Phosphat-Dehydrogenase-Mangel
� Akute hepatische Porphyrie
Metamizol (z.B. Novaminsulfon, Novalgin) IVNicht- Opioid- Analgetika
Paracetamol (z.B. BenUron) INicht- Opioid- Analgetika
� Substanzklasse
� Anilinderivat� Wirkmechanismus
� Analgesie spinal (Hinterhorn des Rückenmars) und supraspínal � Kaum Hemmung der Prostaglandinsynthese - kein
Antiphlogistikum
� antipyretisch� Indikation
� Leichte bis mittelstarke Schmerzen nicht visceralen Ursprunges
� Fieber

07.06.2009
30
Paracetamol (z.B. BenUron) IINicht- Opioid- Analgetika
� Dosierung
� Tagesdosis: 4 (- 6 g, max. 50 mg/kg), 4- 6x1 g (alle 4- 6 Stunden)
� Einzeldosis: 1g
� 20 (-40 - nicht zugelassen!) mg/kg� Anwendungsformen
� Oral� Saft mit 5 ml à 200 mg
� Tabletten á 500 mg
� Tropfen, 20 gtt = 500 mg
� Suppositorien á 125, 250, 500, 1000 mg
� Parenteral � Perfalgan als Kurzinfusion á 1g, Tagesdosis 4x1g
� Unerwünschte Wirkungen
� Leberfunktionsstörungen � Leberzellnekrosen bis Leberkoma
� Therapie
� Magenspülung
� Gabe von N- Acetylcystein (SH- Gruppen- Donatoren)
� Lebertransplantation
� Nierenfunktionsstörungen
� Asthma Bronchiale
� Hemmung der Thrombozytenaggregation - gering
Paracetamol (z.B. BenUron) IIINicht- Opioid- Analgetika

07.06.2009
31
� Kontraindikation
� Leberfunktionsstörungen� Alkoholismus, Hepatitis
� Schwangerschaft� Strenge Indikationsstellung
� Niereninsuffizienz
� Selten: � Gilbert- Syndrom (Meulengracht- Krankheit)
Paracetamol (z.B. BenUron)IVNicht- Opioid- Analgetika
Parecoxib (Dynastat) INicht- Opioid- Analgetika
� Substanzklasse
� Coxib (NSAR)
� Selektiver COX-2- Hemmer� Wirkmechanismus
� Hemmung der Prostaglandinsynthese� Selektive COX-2-Hemmung
� antipyretisch� Indikation
� Perioperativer Einsatz bei leichten bis mittelstarken Schmerzen� Knochenschmerzen
� Weichteilschmerzen
� Fieber

07.06.2009
32
Parecoxib (Dynastat) IINicht- Opioid- Analgetika
� Dosierung
� Tagesdosis: 80 mg, 2 (-3- nicht zugelassen) x 40 mg
� Einzeldosis: 40 mg� Anwendungsformen
� Parenteral � Ampullen mit Trockensubstanz á 40 mg (Lösung in NaCl 0,9%)
� Parecoxib ist „Pro- Drug“ der wirksamen Substanz Valdecoxib
� Kann als Bolus gegeben werden
� Oral� nicht verfügbar
� Pharmakokinetik
� Anschlagszeit 7- 10 Minuten
� Wirkdauer 8- 12 Stunden� Unerwünschte Wirkungen
� Nierenfunktionsstörungen
� Asthma Bronchiale - selten
� Besonderheiten
� Keine Hemmung der Thrombozytenaggregation
� Kein erhöhtes gastrointestinales Risiko
� Erstes Präparat zur selektiven COX-2- Hemmung, das parenteral verfügbar ist
Parecoxib (Dynastat) IIINicht- Opioid- Analgetika

07.06.2009
33
� Kontraindikation
� Niereninsuffizienz� Chronische Niereninsuffizienz
� Volumenmangel - Risiko des akuten Nierenversagens
� Sulfonamidallergie
Parecoxib (Dynastat) IVNicht- Opioid- Analgetika
ASS INicht- Opioid- Analgetika
� Substanzklasse
� NSAR - Saures antipyretisches Analgetikum
� Unselektive COX-Hemmung� Wirkmechanismus
� Hemmung der Prostaglandinsynthese
� antipyretisch
� Hemmung der Thrombozytenaggregation� Irreversibel für 5- 7 Tage (bis zur Nachbildung)
� Rückenmarknahe Regionalanästhesien kontraindiziert
� Indikation
� Leichte bis mittelstarke Schmerzen� Knochenschmerzen
� Weichteilschmerzen
� Fieber

07.06.2009
34
� Kontraindikation
� Asthma bronchiale
� Ulcusanamnese
� Erhöhte Blutungsneigung
� Niereninsuffizienz� Chronische Niereninsuffizienz
� Volumenmangel - Risiko des akuten Niernversagens
� Kinder� Cave: Reye- Syndrom (Meningoencephalopathie)
� Schwangerschaft Ende des III. Trimenon (ab 36. SSW)
� Selten: � Glucose-6-Phosphat-Dehydrogenase-Mangel
ASS IVNicht- Opioid- Analgetika
DiclofenacNicht- Opioid- Analgetika
� Substanzklasse
� NSAR - Saures antipyretisches Analgetikum
� Unselektive COX-Hemmung� Wirkmechanismus
� Hemmung der Prostaglandinsynthese
� antipyretisch
� Hemmung der Thrombozytenaggregation� Reversibel für 12- 24 Stunden
� Rückenmarknahe Regionalanästhesien unmittelbar danach kontraindiziert
� Indikation
� Leichte bis mittelstarke Schmerzen� Knochenschmerzen
� Weichteilschmerzen
� Fieber

07.06.2009
35
DiclofenacNicht- Opioid- Analgetika
� Dosierung
� Tagesdosis: 150mg
� Einzeldosis: 50, 75 mg� Anwendungsformen
� Oral� Tabletten á 50, 75mg
� Suppositoren á 100mg
� Unerwünschte Wirkungen
� Nierenfunktionsstörungen
� Asthma Bronchiale - selten
� Hemmung der Thrombozytenaggregation
� Magenulcera und gastrointestinale Blutungen - hohe Inzidenz!
� Besonderheiten
� Erhöhtes gastrointestinales Risiko
DiclofenacNicht- Opioid- Analgetika

07.06.2009
36
OpioideOpioide
Pharmakologische Therapie nach WHO StufenplanSchmerztherapie – Allgemeine Richtlinien
Stufe l Stufe ll Stufe lll Stufe lV
NichtopioidanalgetikaNichtopioidanalgetika• NSAR, Coxibe • Metamizol• Paracetamol
Mittelstarke OpioideMittelstarke Opioide• Tilidin / Naloxon • Tramadol
+ Stufe I
Starke OpioideStarke Opioide•Morphin•Hydromorphon•Fentanyl•Buprenorphin•Piritramid
•+ Stufe I
Co-Analgetika: Antidepressiva, Antikonvulsiva, Corticosteroide, NMDA- Antagonisten, etc.
Strahlentherapie / Nuklearmedizinische Verfahren / Physikalische Therapie
Menschliche Zuwendung, psychologische Verfahren
Invasive VerfahrenInvasive Verfahren•RückenmarknaheAnalgesie-Verfahren
• Neurolysen
KISS- Prinzip : Keep It Sweet and Simple
World- Health- Organization. Cancer Pain Relief. Genf: World Healt Organization, 1986

07.06.2009
37
Opioidrezeptoren und durch Opioidrezeptoren und durch sie vermittelte Wirkungensie vermittelte Wirkungen
Rang, Dale, Ritter, Moore: Pharmacology, 5th edition, Churchill Livingstone 2003
Analgesie
Supraspinal
Spinal
Peripher
Atemdepression
Miosis
Obstipation
Euphorie
Dysphorie
Sedierung
PhysischeAbhängigkeit
µµµµ+++
++
++
+++
++
++
+++
-
++
+++
δδδδ-
++
-
++
-
++
-
-
-
-
κκκκ-
+
++
-
+
+
-
+++
++
+
Expression
Wirkung
Hauptempfehlungen der WHO (1986)Schmerztherapie – Allgemeine Richtlinien
� ...oraleorale Therapie
� ...nach der UhrUhr
� ...nach StufenplanStufenplan
� ...individuellindividuell abgestimmt auf den Patienten
World- Health- Organization. Cancer Pain Relief. Genf: World Healt Organization, 1986

07.06.2009
38
Orale Therapie....Schmerztherapie – Allgemeine Richtlinien
Ziel: Weitestgehende UnabhängigkeitUnabhängigkeit des Patienten vom
Therapeuten... ist nicht- invasiv, Patient bleibt unabhängig von Applikationssystemen
� Sie wird verlassen wegen...� Problemen bei der Medikamentenaufnahme
� Stomatitis, Mukositis, Übelkeit, Erbrechen, etc.
� Passageproblemen� Stenosen, z. B. Pharynx, Ösophagus, Ileus
� Mangelnder Wirksamkeit (Potenz)
� Unerträglichen Arzneimittel(neben)wirkungen
� Transdermale Systeme sind eine Alternative zur oralen Therapie
World- Health- Organization. Cancer Pain Relief. Genf: World Healt Organization, 1986
Nach der Uhr...Schmerztherapie – Allgemeine Richtlinien
Ziel: Stabile Wirkspiegel
�� DauermedikationDauermedikation mit Retardpräparaten oder solchen mit langer HWZ� Intervalle entsprechend der Wirkdauer
� Diese sollte möglichst lang sein (Komfort)
� Retardierte Präparate bieten eine gewisse Prophylaxe gegenüber einer Suchtentwicklung(2)
�� BedarfsmedikationBedarfsmedikation zusätzlich� „Patient bekommt erst wieder Schmerzen“
� Möglichkeit des ungestörten Nachtschlafes(1) World- Health- Organization. Cancer Pain Relief. Genf: World Healt Organization, 1986;
(2) Zech DF. Pain 1995; 63: 65- 76

07.06.2009
39
WHO ll – Tilidin/NaloxonSchmerztherapie mit Opioiden – Praktische Durchführung
� Besonderheiten� Kombination aus µ- Agonisten und µ- Antagonisten� Naloxon wird in der Leber inaktiviert (N-3-Glucuronid)� Tilidin („Prodrug“) wird zu Nortilidin als aktive Substanz
metabolisiert
� Dosierung: Nach Wirkung� Maximal- Tagesdosis: 600mg
� Bedarfsmedikation� Tilidin/Naloxon Tropfen (20 Tropfen = 50/4 mg)
• Nicht BtMVV-pflichtig • Aber: Wegen niedriger Verschreibungsschwelle Fehlgebrauch
möglich (vor allem in Tropfenform)
� Cave: SehrSehr hohes Suchtpotential !!!
WHO ll – Tilidin/Naloxon Schmerztherapie mit Opioiden – Praktische Durchführung
� Besonderheiten
� Bei Niereninsuffizienz keine Dosisänderung nötig� Nortilidin wird nur zu 3% renal eliminiert
� Cave: Leberinsuffizienz� HWZ �
� Obstipation sehr gering(1)
� Blockade von µ- Rezeptoren im Darm durch Naloxon
(1) Wehrmann T, et al. Tilidine does not affect human sphincter of Oddi motility – a randomized, controlled study. Aliment Pharmacol Ther 1997; 11: 987- 92

07.06.2009
40
WHO ll – Tramadol Schmerztherapie mit Opioiden – Praktische Durchführung
� Wirkweise� µ- Rezeptor- Agonist
� Wiederaufnahmehemmung von NA und 5- HT� Stimulation α2- adrenerger Rezeptoren��Möglicherweise supraMöglicherweise supra-- additiver Effektadditiver Effekt
� Potenz ~ 1/10 von Morphin
� Unerwünschte Wirkungen� Obstipation selten, keine Miktionsstörungen, Atemdepression sehr
unwahrscheinlich
� Dosierung nach Wirkung� Maximal- Tagesdosis: 400- 600mg
� Bedarfsmedikation� Tramadol Tropfen (20 Tropfen = 50 mg)
(1) Lewis KS, et al. Tramadol: A new centrally acting analgesic. Am J Health Syst Pharm 1997; 54: 643- 52
EAPC- Empfehlungen TumorschmerzMorphin
� „1.: The opioid of first choice for moderate to severe cancer pain is morphinemorphine; CC“(1)
� „2.: The optimal route of administration of morphine is by by mouthmouth. Ideally, two types of formulation are required: normal normal releaserelease (for dose titration) and modified releasemodified release (for maintenance treatment); CC“
� am billigsten
� die meisten Erfahrungen
Auch die beste Substanz?
(1) Hanks GW. Morphine and alternative opioids in cancer pain: The EAPC recommendations. Br J Cancer 2001; 84: 587- 96

07.06.2009
41
HO
HO
H H
ON-CH3
Morphin
Morphin-3-Glucuronid(M-3-G)
Morphin-6-Glucuronid(M-6-G)
55-60%
10%
• Normorphin (4%)
• Morphin-3-Sulfat (5%)
• Morphin-3,6-Diglucuronid (<1%)
Morphin-Metabolismus
nach Mutschler Arzneimittelwirkungen, 8. Auflage
Plasma M3G0
2000
4000
6000
8000
10000
Plasma M6G0
200
400
600
800
1000
Plasma Morphin
Pla
sma
conc
entr
atio
n [n
g/m
l]
0
20
40
60
80
100
Morphin Dosen
Zeit [h]
0 20 40 60 80 100 120 140 160
Dos
e [m
g]
0102030405060
Bol
i
PCA
Patient nach Nephrektomie:postoperative Schmerztherapie mit Morphin
Angst, Buhrer, Lötsch, Anesthesiology, 2000
Dialysebewusstlos

07.06.2009
42
0 20 40 60 80 100 120 140
0
1000
2000
3000
4000
Zeit [h]
Kon
zent
ratio
n [n
mol
/l]
Kumulation von M-6-G
PlasmaZNS
ZNS (gesund)
Plasma
Peripheres Kompartiment
Wiederholte Morphingabe: Niereninsuffizienz
Morphin: ca. 1 hM-6-G: ca. 10 h
Morphin-bedingte Nebenwirkungen (speziell ältere Patienten)
� Histaminliberierung ���� BD Abfall
� Halluzinationen, Verwirrtheit (3%)
� Nausea, Erbrechen, Schwindel (40%)
� Obstipation (90%-100%)
� Agitation
� Somnolenz
� Krampfanfälle
Smith & Smith,Pain 1995; Morley, et al Lancet 1993

07.06.2009
43
Opioide bei Niereninsuffizienz
Fentanyl
Oxycodon
Cl bei Urämie ern.
Cl erniedrigt
Alternative erwägen
Dosisreduktion
Problem Empfehlung
Morphin M-6-G kumuliert Dosis↓, cave
Pethidin Norpethidin kum. vermeiden
Methadon Kumulation Dosis 50 %↓
Buprenorphin normale Dosis
Opioide im Alter mit Gefahr der Akkumulation
Sowohl Hydromorphon als auch Buprenorphin haben eine
besondere
Indikationsstellung bei Patienten mit Niereninsuffizienz, weil zum
einen
� keine pharmakologisch aktive Metabolite entstehen und
zum anderen
� der Hauptmetabolit Norbuprenorphin biliär ausgeschieden wird.
Lötsch et al: Opioide bei Leber- und Nierenfunktionsstörungen, 2001

07.06.2009
44
Umstellung von Morphin auf anderes Opioid
� Dosisreduktion (ca. 30%) besonders bei Rotation wegen Nebenwirkungen
� Hohe Ausgangsdosierung erfordert individuelle Titration
Morphin
Buprenorphin
100:1
Hydromorphon
7,5:1
Oxycodon 1:2 Fentanyl100:1
Fentanyl- TTS Schmerztherapie mit Opioiden – Praktische Durchführung
� Voll- synthetisches Opioid
� µ- Agonist
� Abgaberaten 12.512.5, 25, 50, 75, 100 µg/h
� Problematisch bei sehr hoher Dosis mit vielen Pflastern
� Poyacrylat- Klebstoff
Für die Akutschmerz- Therapie und die Einstellungsphase ungeeignet� Schlechte Steuerbarkeit
� Unflexibles System

07.06.2009
45
Fentanyl- TTS Schmerztherapie mit Opioiden – Praktische Durchführung
� Transdermale Bioverfügbarkeit variabel� Interindividuell
� In > 20% Pflasterwechsel bereits nach 2 Tagen notwendig(1)
� Intraindividuell, abhängig von Hautdurchblutung� Fieber mit erhöhter Resorption
� präterminale Zustände erniedrigte Resorption
� Geringere Inzidenz von Obstipation als retardiertes Morphin(2)
(1) Donner B, et al. Long- term treatment of cancer pain with transdermal fentanyl. J Pain Sympt Manage 1998; 15: 168- 175;
(2) (2) Jeal W, et al. Transdermal fentanyl. A review of ist pharmacological properties and therapeutic efficacy in pain control. Drugs 1997; 53: 109- 38
Eingeschränkte Nierenfunktion – Kinetik
Inaktivierung von Fentanyl erfolgt durch N-Dealkylierung und Hydroxylierung; weniger
als 10% werden unverändert über die Niere ausgeschieden.
Fentanyl-Clearance nimmt proportional zur Höhe derHarnstoffkonzentration
im Blut ab [Koehntop, Rodman 1997].
Das kann zur Wirkungsverstärkung und -verlängerung bis hin zur Opioid-Intoxikationführen. Möglicherweise ist bei Urämie auch die Metabolisierun von Fentanyl beeinträchtigt [Zenz/Jurna, 2.Aufl.S. 337].
Fachinformation Durogesic® SMAT Stand 2005:„4.4 Warnhinweise: … Möglicherweise ist die renale Clearance älterer Patienten vermindert, die Halbwertszeit verlängert, und sie reagieren empfindlicher auf die Substanz als jüngere Patienten … Ältere Patienten sollten sorgfältig auf Anzeichen einer Überdosierung beobachtet und die Dosis ggf. vermindert werden …“. 5.2 Pharmakokinetische Eigenschaften: ... Ältere, kachektische oder geschwächte Patienten Haben möglicherweise eine reduzierte Clearance und als Folge eine verlängerte terminale Halbwertszeit Von Fentanyl …“

07.06.2009
46
Buprenorphin-TTSTransdermale Applikation
� Matrixsystem � Polymermatrix mit
Wirkstoffeinbettung
� Polymermatrix mit adhäsiven Eigenschaften
Für die Akutschmerz- Therapie ungeeignet� Schlechte Steuerbarkeit
� Unflexibles System
Kinetik bei Einmalapplikation von TTSBuprenorphin
0
100
200
300
400
500
600
700
0 20 40 60 80 100 120 140
Zeit [h]
c [p
g/m
l]
Pflasterentfernung
Buprenorphin70
Buprenorphin 35
� Träge Kinetik

07.06.2009
47
Metabolisierung von Buprenorphin
Überwiegend hepatisch:Konjugation zu Buprenorphin-3-glucuronid und Desalkylierung über
CYP3A4 zu Norbuprenorphin, weitere Glucuronidierung.
Elimination50-70 % via Fäzes (unkonjugiertes Bup. und Norbuprenorphin),
10-30% renal (v. a. konjugiertes Buprenorphin).
Norbuprenorphin ist nur gering antinozizeptiv wirksam und passiert
die Blut-Hirn Schranke nur in sehr geringem Maß [1].
[1] Menzel, Geisslinger 2003
Opioide im Alter mit Gefahr der Akkumulation
Sowohl Hydromorphon als auch Buprenorphin haben eine
besondere
Indikationsstellung bei Patienten mit Niereninsuffizienz, weil zum
einen
� keine pharmakologisch aktive Metabolite entstehen und
zum anderen
� der Hauptmetabolit Norbuprenorphin biliär ausgeschieden wird.
Lötsch et al: Opioide bei Leber- und Nierenfunktionsstörungen, 2001

07.06.2009
48
IndikationenHydromorphon
� Semisynthetisches Opioid
�Indikation� Patienten mit Niereninsuffizienz
� ältere Patienten, Begleiterkrankungen (Multimorbidität
� viele Begleitmedikamenten (Interaktionen)
� Opioid Nebenwirkungen (0pioid- Rotation)
(1) Hanks GW. Morphine and alternative opioids in cancer pain: The EAPC recommendations. Br JCancer 2001; 84: 587- 96; (2) Sittig HB. Pain reduced and quality of life improved by sustained-release hydromorphone.Results of an observational study. MMW 2004; 146: 95- 8(3) Quigley C. Hydromorphone for acute and chronic pain. Cochrane Database Syst Rev. 2002; (1):CD003447.
� BV ~ 51%(1) – 62%(2)
� unabhängig von der Nahrungsaufnahme(3)
�� Plasmaeiweissbindung nur 8%Plasmaeiweissbindung nur 8%((4)
� ggf. wenig Arzneimittelinteraktionen
� Keine Dosisanpassung bei Hypoproteinämien (Tumorkachexie)
� Metabolisierung� Inaktivierung hepatisch � Hydromorphon-3-Glucuronid (H3G)
�� Kein klinisch relevanter aktiver Metabolit!Kein klinisch relevanter aktiver Metabolit!
� möglicherweise neuro- exzitatorisch
� Elimination renal
PharmakokinetikHydromorphon
(1) Ritschel WA. J Clin Pharmacol 1987; 27: 647- 53; (2) Vallner JJ. J Clin Pharmacol 1981; 21: 151; (3) HYDRO.PKIN0007 1989; Data on file; (4) Parab BV. Pharm Ind 1987; 49: 951

07.06.2009
49
AnwendungHydromorphon
� Applikationsformen� Oral, enteral (Granula), parenteral (Dilaudid®)
� Einnahmehäufigkeit� 2- x täglich po
� Wirkdauer ~ 12 Stunden(1)
(1) HYDRO.CLIN001/0006 1991; Data on file
HydromorphonUmrechnungen
� Äquivalenzdosis zu Morphin� Hydromorphon : Morphin � (7,5) 8:1
� Beispielsrechnung� Hydromorphon oral 24mg TD
� Morphin oral 192mg TD
� Morphin iv 64mg TD
� Morphin iv 2,7mg /Std.

07.06.2009
50
Frage: Wie kann oder sollte man Opioide untereinander kombinieren?
� Kombinierbar, aber nicht schlau� WHO Stufe ll mit Stufe lll
� Kombinierbar� µ-Agonisten mit µ-Agonisten
� Fraglich kombinierbar� µ-Agonisten mit µ-Partialagonisten
� Mögliche nicht- additive Wirkung?� In der klinischen Anwendung und einer eigenen Studie (noch
nicht publiziert) so nicht nachgewiesen
Opioide zur Dauer- und Bedarfstherapie
Dauer- Therapie
� Buprenorphin-TTSTranstec®
� Fentanyl-TTSZ.B. Durogesic®
� Hydromorphon SRPalladon Retardkapseln®
� Morphin SRZ.B. MST, M-Long, etc.®
� Oxycodon SR/IROxygesic®
SR=Sustained Release, IR=Immediate Release; TTS=Transdermales Therapeutisches system; OTFC=Oral transmucös appliziertes Fentanyl
Bedarfs- Therapie
� Buprenorphin-s.l.Temgesic®
� Fentanyl-OTFCActiq®
� Hydromorphon IRPalladon Kapseln®
� Morphin IRZ.B. Sevredol, Oramorph, etc.®
� Oxycodon SR/IROxygesic®

07.06.2009
51
Starke Opioide – WHO III - Bedarfsmedikation (l)Schmerztherapie mit Opioiden – Praktische Durchführung
� Indikation� Durchbruchsschmerz
� Dosierung�� Bei Bedarf 50% der Einzeldosis bzw. 1/ 6Bei Bedarf 50% der Einzeldosis bzw. 1/ 6-- 1/ 10 der TD1/ 10 der TD
� Zeitintervalle angeben !
� Präparate� Morphinsulfat Tabletten 10- 20 mg
� Morphinsulfat Tropfen� 0,5% (3 Tr. = 1 mg, 2,0% (4 Tr. = 5 mg)
Starke Opioide – WHO lll – Bedarfsmedikation (ll) Schmerztherapie mit Opioiden – Praktische Durchführung
� Hydromorphon- Kapseln
� 1,3mg und 2,6mg� Wirkeintritt in ~20- 30 Minuten
� Wirkdauer 3- 4 Stunden(1)
� Beispiel: 1/6 der Tagesdosis!� Dauermedikation
� Hydromorphon- Retardkapseln 2x 4mg po
� Bedarfsmedikation
� Hydromorphon- Kapseln 1,3mg (1x/Stunde möglich)
(1) Eddy NB. Bull WHO 1957; 17: 600-13

07.06.2009
52
�Wirksubstanz
Fentanyl- O-TTS enthält Fentanyl in einer Matrix mit Kunststoff-
applikator.
�Indikation
Fentanyl- O-TTS zur Behandlung von Durchbruchschmerzen bei Tumorpatienten, deren chronische Schmerzen bereits mit Opioiden behandelt werden.
�Anwendung
Über die Mundschleimhaut
Wirksubstanz, Indikation, AnwendungFentanyl- O- TTS
BioverfügbarkeitFentanyl- O- TTS - Pharmakokinetik
Absolute Bio-verfügbarkeit
50%
Schnelle orale transmukosale Absorption
Langsameintestinale Absorption
Verloren durch Metabolismus oder nicht absorbiert
25%
25%
50%

07.06.2009
53
Subcutane oder intravenöse Gabe – PC(I)A Schmerztherapie mit Opioiden – Praktische Durchführung
� Möglichkeiten� Hintergrundinfusion
� Bolusmöglichkeit
� Lock- Out- Zeit
� Applikation� subcutan
� IV, z.B. Port
Cherny NI, Portenoy RK. Cancer pain management. Current strategy. Cancer 1993; 72: 3393-3415
Subcutane oder intravenöse Gabe – PC(I)A Schmerztherapie mit Opioiden – Praktische Durchführung
� Indikationen � Hohe Dosen (oral/ transdermal schwer applizierbar)
� Bedarf nach schneller Anflutung
� Einstellung� Initial stationär
� Fortführung zu Hause
Cherny NI, Portenoy RK. Cancer pain management. Current strategy. Cancer 1993; 72: 3393- 3415

07.06.2009
54
� Unerwünschte Arzneimittelwirkungen reduzieren = Compliance erhöhen
� Einstiegsdosis nicht zu hoch wählen
� Cave: Opioidnaive Patienten
� Co-Medikation verordnen (Laxantien, Antiemetika)
� Patientenedukation
� Integration des Patienten in die Entscheidung� Mit dem Patienten jeden Schritt besprechen
PharmakotherapieSchmerztherapie – Allgemeine Richtlinien
D = Dosisreduktion = bei ausgeprägter Funktionseinschränkung vermeiden= normale Dosierung
Substanz Nierenfunktion Leberfunktion
Paracetamol D kontraindiziert*
Metamizol D D
ASS
Tilidin/Naloxon
Tramadol D D
Morphin D D
Hydromorphon ? D
Fentanyl Alternativen erwägen
Oxycodon D D
Buprenorphin keine Daten
Dosisanpassung bei Nieren- oder Leberfunktionseinschränkung
(Opioide nach Lösch et al., 1999; NSAR, jeweilige FI; * nach Geisslinger)

07.06.2009
55
Organtoxizität?Risiko und Nutzen
� Hepatotoxisch ?
� Nephrotoxisch ?
� Enterotoxisch ?
� Kardiovaskuläres Risiko?
� Embrio- oder Fetotoxizität?
Opioide sind nichtnicht organtoxisch !
� Obstipation
� Nausea und Emesis
� Körperliche Gewöhnung
� Sedierung
� Pruritus
� Schwitzen
� Atemdepression
� Myoklonien
� Sucht
„Risiko“ von OpioidenOpioide - Unerwünschte Wirkungen

07.06.2009
56
MüdigkeitOpioide – Unerwünschte Wirkungen
� Bedeutung
� Initial oft besonders stark
� verschwindet meist von selbst
� Besonders einschränkend
� Kann dennoch eine Opioid- Therapie unmöglich
machen!
ÜbelkeitOpioide – Unerwünschte Wirkungen
� Bedeutung
� innerhalb von ca. drei Wochen meist regredient
� medikamentöse Prophylaxe initial empfohlen
Haloperidol
+ Ondansetron
Haloperidol
Metoclopramid
� Behandlung
� Haloperidol 3x 0,5mg
� Metoclopramid 3x 20mg
� Dexamethason, z.B. 4mg
� Ondansetron 2x 4- 8mg

07.06.2009
57
Obstipation - PathophysiologieOpioide - Unerwünschte Wirkungen
Bei jeder Opioidtherapiejeder Opioidtherapie ist
mit einer ObstipationObstipation zu rechnen
⇓⇓⇓⇓
Es gibt hierbei
keine Toleranzentwicklungkeine Toleranzentwicklung
⇓⇓⇓⇓
Jede Opioid- Therapie muss von einer
prophylaktischen Laxantientherapieprophylaktischen Laxantientherapie
begleitet sein
Opioidbedingte Obstipation - BedeutungOpioide - Unerwünschte Wirkungen

07.06.2009
58
Opioidbedingte Obstipation - StufentherapieOpioide - Unerwünschte Wirkungen
Macrogol
Natriumpicosulfat
Senna-Extrakt (Liquidepur), Paraffin Bisacodyl, Lactulose
Mikroklysma/Einlauf – Diagnostik !Amidotrizoeessigsäure (Gastrografin)
manuelle Ausräumung Naloxon
Co-Analgetika
● Antidepressiva
● Antikonvulsiva
● Korttikosteroide
● Bisphosphonate
● Neuroleptika
● Laxantien
● Antiemetika

07.06.2009
59
Effizienz des WHO- Schemas
Das WHO- Schema ist effizient(1).
Bei Patienten mit Tumorschmerz lässt sich
bei Verwendung des WHO- Schemas
bei 76%76% ein guterguter,
bei 12%12% ein ausreichenderausreichender,
bei 12%12% ein unzureichenderunzureichender
Effekt erzielen(2,3).
(1) Ventafridda V, et al. A validation study of the WHO method for cancer pain relief. Cancer 1987; 59: 850- 6;
(2) Jadad AR, et al. The WHO analgesic ladder for cancer pain management:Stepping up the quality of its evaluation. JAMA 1995; 274: 274: 1870- 3
(3) Zech DJF, et al. Validation of WHO guidelines cancer pain relief. Pain 1995; 63: 65-76
Schmerzkonsile bei TumorpatientenTumorschmerz – Eigene Einrichtung
Schmerzkonsile (n) bei Patienten mit Tumorschmerz ( 2003 und 2004): Einteilung nach Tumoren
49
131
47
103
31
113
162
38
127
92
63
0
20
40
60
80
100
120
140
160
180
Bronch
ial- C
A
Cervix-
, Ov ar
ial- C
A
Mamm
a- CA
HNO- Tum
oren
Hämat
olog isc
he T
umo re
n
Maligne
s Mela
nom
Gastro
intes
tinale
Tum
oren
Uroth
el- C
A
Nieren
zell-
CA
Prosta
ta- C
A
Andere
Tum
oren
[n]

07.06.2009
60
Schmerzreduktion nach TherapieQualitätsmanagement Charité CCM
0
1
2
3
4
5
6
7
8
9
10
Januar Februar März Apr il Mai Juni Juli August Sept ember Oktober November Dezember
Vor Therapie Nach Therapie
0
1
2
3
4
5
6
7
8
9
10
Januar Februar März April Mai Juni Juli August September Oktober November Dezember
Sch
mer
zen
[NA
S 0
- 10]
Vor Therapie Nach Therapie
Schmerzen in Ruhe
Schmerzen bei Belastung
Schmerzreduktion (NAS 0- 10)
� in Ruhe von 4,84,8 auf 2,32,3
nach Therapie (MW)
Schmerzreduktion (NAS 0- 10)
�bei Belastung von 7,57,5 auf 5,35,3
nach Therapie (MW)
Lokalanästhetika
● PDA: Thorakal / Lumbal
● Indikation: Starke Schmerzen, Art.DBS
● Wirkung: Dosisabhängige segmentale Blockade
● inklusive Sympathikolyse
● Kombination mit Opioiden möglich
● Vorteil: geringere Gesamtdosis erforderlich, weniger
systemische Nebenwirkungen
● Darmmotilität und -Durchblutung verbessert
● Applikation über Pumpensystem/ Bolusgabe möglich

07.06.2009
61
Lokalanästhetika- Nebenwirkungen
● Gefahren bei PDA:
● Zum Glück extrem selten:
● Katheterdislokation spinal: Hohe Spinalanästhesie
● Katheterdislokation intravasal: Toxische
Lokalanästhetika-Wirkungen (Herz, ZNS)
● Epidurales Hämatom: Rückenmarksschädigung
● Infektion: Meningitis
● Häufiger: Blutdruckabfall, bes. bei Hypovolämie
● Harnverhalt, sensible und motorische Beeinträchtigung
Zusammenfassung
● Ziel: Das “schmerzfreie Krankenhaus”, Schmerzen bei
allen Patienten <3/10 NRS, ist das realistisch?
● Wichtig: Anstrengung aller beteiligten Personen
● Pflege: verbesserte Kenntnisse zum Thema
Schmerzmanagement und deren Umsetzung:
● Schmerzanamnese, Einleitung der Therapie nach
festgelegten Regeln, Dokumentation,
Verlaufsbeobachtung, Rücksprache bei Problemen
● “Mit Träumen beginnt die Zukunft“...