Verletzungen der Halswirbelsäule: ventrale ... · V Vertebra cervicalis VI Vertebra cervicalis a b...
Transcript of Verletzungen der Halswirbelsäule: ventrale ... · V Vertebra cervicalis VI Vertebra cervicalis a b...

Verletzungen der Halswirbelsäule:ventrale Spondylodesetechniken
Matti Scholz, Andreas Pingel, Philipp Schleicher, Frank Kandziora
Fachwissen
138
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
EinleitungAls Ziele der operativen Therapie von HWS-Verletzungensind die Dekompression komprimierter neurologischerStrukturen, die Wiederherstellung der segmentalen Sta-bilität und die Korrektur von ggf. vorhandenen traumati-schen/posttraumatischen Fehlstellungen definiert. Fol-gende Prinzipien sollten bei der Wahl der adäquaten ope-rativen Strategie beachtet werden [1,2]:1. Es sollten nur so viele Bewegungssegmente wie unbe-
dingt notwendig in die definitive Spondylodese mit-einbezogen werden. Eine mehrsegmentale Verstei-fung im Bereich der Halswirbelsäule bedingt einerelevante Einschränkung der Beweglichkeit und kannsekundär die Lebensqualität des Patienten deutlichbeeinträchtigen.
2. Die verletzten Bewegungssegmente bedürfen zurschnellen und endgültigen Ausheilung einer sicherenRuhigstellung. Eine dauerhafte Versteifung eines Be-wegungssegmentes ist ohnehin unumgänglich, dahersollte die chirurgische Therapie eine optimale Stabili-tät bei möglichst geringer Invasivität zum Ziel haben.
Unterschieden werden sollte zwischen den Begriffen Sta-bilisation und Spondylodese. Die Fixation von Bewe-gungssegmenten mit Implantaten und dem Ziel einer„temporären“ Ruhigstellung des Bewegungssegmentessollte im allgemeinen Sprachgebrauch als segmentaleStabilisation bezeichnet werden. Von einer Spondylodesewird gesprochen, wenn zusätzlich zur Stabilisation Gelen-ke eröffnet und/oder Knochenmaterial angelagert wird,um eine dauerhafte knöcherne Überbrückung (Fusion)eines oder mehrerer Bewegungssegmente zu erreichen.
Seit der Einführung des ventralen Zugangs zur Halswir-belsäule durch Robinson werden weltweit traumatischeVerletzungen der subaxialen Halswirbelsäule mit gutemklinischem Erfolg behandelt. Als Voraussetzung für einedefinitive ventrale Spondylodese gilt bis heute eine ad-äquate ventrale Diskektomie, über die auch der Spinal-kanal ausreichend dekomprimiert werden kann. Nach al-leiniger zervikaler Diskektomie ohne anschließende inter-vertebrale Stabilisation/Fusion verbleibt ein instabiles Be-wegungssegment. Die daraus resultierende segmentaleKyphosierung führt meist zu einer Heilung in Fehlstel-lung, die sich ungünstig auf die Statik der Halswirbelsäuleauswirkt und die mechanische Beanspruchung der An-
Schol
schlusssegmente verstärken kann. Daher wird allgemeineine intervertebrale Spondylodese unter Erhalt/Rekon-struktion der Bandscheibenraumhöhe nach Diskektomieempfohlen.
Lange Zeit wurde der autologe trikortikale Beckenkamm-span als Standardtransplantat genutzt, um eine interver-tebrale Fusion zu erreichen. Probleme resultierten ausder unzureichenden Primärstabilität des Beckenkamm-spantransplantats, sodass Hermann [3] die Verwendungeiner zusätzlichen zervikalen Platte empfahl, um Kompli-kationen bei Verwendung des Beckenkammspans zu ver-meiden. Letztendlich hat sich die Verwendung einer ad-ditiven Platte bei der ventralen Spondylodese zur Versor-gung einer traumatischen HWS-Verletzung durchgesetzt[4].
Mehr und mehr verdrängt wurde der autologe Becken-kammspan durch die Einführung von metallischen Platz-haltern, die eine hohe Primärstabilität aufweisen und kei-ne Entnahmemorbidität in der Beckenregion bedingen.Aktuell können Cages verschiedener Designs (z. B. zylin-drisch, boxförmig) aus verschiedenen Materialien (z. B.Titan, PEEK) von den Herstellern bezogen werden, wobeidie Verwendung einer additiven Platte weiterhin als Stan-dard bei der Frakturversorgung gilt.
Indikation zur ventralen SpondylodeseFür Verletzungen mit neurologischen Ausfallserscheinun-gen verdichten sich die wissenschaftlichen Hinweise, dasseine zügige Dekompression des Spinalkanals mit nachfol-gender adäquater segmentaler Stabilisation ein verbes-sertes neurologisches Outcome zur Folge hat [5]. Daherist die akute traumatische Querschnittslähmung odereine akute radikuläre Ausfallserscheinung eine absoluteOP-Indikation. Ebenfalls besteht bei bildmorphologischinstabiler Fraktur eine absolute OP-Indikation, da diesezu einer neurologischen Verschlechterung des Patientenführen kann. Für die Definition einer Instabilität bestehtaktuell kein allgemeingültiger Konsens, wobei imdeutschsprachigen Raum A3-, A4-, B- und C-Verletzun-gen typischerweise als instabil angesehen werden. Radio-logische Hinweise auf eine Instabilität ergeben sich ge-mäß der unten angegebenen Kriterien, für deren Abklä-rung im Zweifel funktionsradiologische Untersuchungender Halswirbelsäule herangezogen werden können.
z M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150

AOSpine-Klassifikation
A0
konservative
Therapieventrale
mono-
segmentale
Fusion
A1 + A2
Kyphose-
winkel mono-
segmental
< 15°?
A3
Wirbelkörper-
destruktion
< 50%?
A4
ggf. additive dorsale Fusion/Dekompression
ventrale mindestens bisegmentale Fusion ventral A4
B1
dorsale
Stabilisation/
Fusion ggf. De-
kompression
B2 B3
Modifier M3?
neinnein
neinja
janein
ja
ja
ventral A3
C
geschlossene
Reposition
erfolgreich?
siehe
Abb. 17
▶ Abb. 1 Therapieschema der Autoren für AOSpine-A- und -B-Verletzungen sowie geschlossen reponible C-Verletzungen (grüne Pfeile = ja; rotePfeile = nein). Aus [2] mit freundlicher Genehmigung von Thieme.
Fachwissen
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
Instabilitätskriterien gemäß Panjabi et al. [6]:▪ anterioposteriore Translation > 3mm▪ segmentale Kyphose > 11°▪ Facettensubluxation > 50% der Gelenkfläche
Prinzipiell können nahezu alle subaxialen HWS-Verletzun-gen primär über einen ventralen Zugang versorgt wer-den, wobei die weichteilschonende Präparation dengrößten Vorteil des ventralen Zugangs darstellt. Bei denventralen Fusionstechniken kann zwischen einem inter-vertebralen – meist monosegmentalen – Fusionsverfah-ren („anterior cervical decompression and fusion“ –ACDF) und einem mehrsegmentalen Fusionsverfahrenunter Resektion eines oder mehrerer Wirbelkörper („an-terior cervical corporectomy and fusion“ – ACCF) unter-schieden werden.
Vor- und Nachteile des ventralen Zugangs:
Vorteile:▪ einfache Lagerung (Rückenlage)▪ Zugang weichteilschonend▪ direkte Dekompression bei ventraler Kompression
(A3-, A4-Frakturen) möglich▪ kurzstreckige Versorgung möglich▪ segmentale Kyphosekorrektur▪ geringere Komplikationsrate (Blutverlust, Infektions-
rate)
Scholz M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
Nachteile:▪ temporäre Dysphagie▪ Risiko für Verletzung viszeraler Strukturen (Ösophagus
und Trachea)▪ Rekurrensparese oder Horner-Syndrom möglich▪ offene Reposition technisch aufwendig (C-Verletzung)
Kontraindikationen für eine isolierte ventrale Fusion stel-len verhakte Luxationsfrakturen (AOSpine C, F4) dar, dieweder geschlossen noch offen über einen ventralen Zu-gang reponiert werden können. Eine weitere Frakturenti-tät, die eher primär von dorsal langstreckig stabilisiertwerden sollte, stellen AOSpine-B3-Frakturen bei MorbusBechterew (siehe Beitrag „HWS-Frakturen bei ankylosie-renden Erkrankungen“ im selbigen Heft) dar.
Das nachfolgende Flussschema (▶ Abb. 1) kann Sie – dieKenntnis der korrekten Frakturklassifikation wird voraus-gesetzt – bei der Wahl der geeigneten Operationsstrate-gie unterstützen.
Aufklärung undOperationsvorbereitung
Bei der Aufklärung für eine ventrale Fusion sollte auf dietypischen perioperativen und postoperativen Risiken desgewählten Zugangs/der Versorgungsstrategie eingegan-gen werden.
139

▶ Abb. 2 a Rückenlagerung im Kopfring mit reklinierter Halswirbelsäule. b Seitliche Durchleuchtung der HWS mit Zug an denArmen über eine Pflasterzügelung.
140
Fachwissen
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
Zu nennende Risiken:▪ Lagerungsschaden▪ Verletzung von Trachea oder Ösophagus▪ intraoperative Blutung (epiduraler Venenplexus,
A. carotis, V. jugularis)▪ Nachblutung/Hämatom mit ggf. notfallmäßiger Revi-
sionsindikation▪ Verletzung N. laryngeus recurrens→ Stimmbandpare-
se mit Heiserkeit▪ Verletzung des Grenzstranges → Horner-Syndrom▪ Verletzung von Nervenwurzeln/Rückenmark → Radi-
kulopathie/Querschnittsyndrom▪ Eröffnung der Dura → Durafistel▪ selten Wundheilungsstörungen/Wundinfekt▪ Implantatversagen/Lockerung der Implantate▪ Pseudarthrose▪ Anschlusssegmentproblematik▪ Reststenose der Neuroforamina
Für die Operation werden die Patienten meist oral intu-biert. Da der Beatmungsschlauch nach kranial über denKopf geführt werden sollte, ist die Verwendung eines Spi-raltubus zu empfehlen, um das Abknicken des Tubus mitnachfolgenden Beatmungsproblemen zu vermeiden. Zu-sätzlich ist eine Cuffdruckmessung notwendig, um denCuffdruck intraoperativ regulieren zu können. Bei hoch-instabiler Fraktursituation sollte ggf. videolaryngosko-pisch intubiert werden, um die Halswirbelsäule so wenigwie möglich zu manipulieren. Bei Intubationsschwierig-keiten kann der ggf. anliegende Stiffneck geöffnet oderauch entfernt werden, wobei der Kopf dann manuell im-mobilisiert werden muss. Alternativ kann eine fiberopti-sche Wachintubation geplant werden. Es sollte immereine Magensonde eingelegt werden, um den Ösophagusintraoperativ tasten zu können und dessen Lage im Zu-gang zu verifizieren.
Schol
MerkeOP-Tipp: Zur Reduktion des Risikos für eine Ösopha-gusverletzung sollte der Ösophagus durch eine Ma-gensonde geschient werden. Dadurch kann dieserintraoperativ leichter identifiziert und geschont wer-den.
OP Technik
Lagerung
Für die ventrale Spondylodese wird der Patient in Rücken-lage gelagert. Wichtig dabei ist eine ausreichend stabileLagerung des Kopfes. Bei hochinstabilen Halswirbelsäu-lenverletzungen erbringt die Lagerung in einer Mayfield-Klemme die höchste Stabilität. Alternativ kann in einerKopfschale oder auch in einem Kopfring (▶Abb. 2a) ge-lagert werden. Eventuell noch anliegende Orthesen sindzu entfernen. Wenn frakturbedingt möglich, sollte dieHalswirbelsäule in physiologischer Lordose eingestelltwerden, um die Halswirbelsäule später nicht in kyphoti-scher Fehlstellung zu fusionieren. Nach erfolgter Lage-rung sollte zeitnah eine Stellungskontrolle mittels einesBildverstärkers (BV) sowohl im seitlichen als auch ima.–p. Strahlengang erfolgen, um die adäquate Lagerungund achsgerechte Stellung der Halswirbelsäule zu verifi-zieren. Die seitliche Durchleuchtung der unteren Halswir-belsäule kann durch die Überprojektion des Schultergür-tels erschwert sein. Hier können die Arme ggf. vorsichtigmittels Zugeinrichtung oder Pflasterzügelung nach kau-dal gezogen werden, um eine ausreichende intraopera-tive Visualisierung der subaxialen Halswirbelsäule im seit-lichen Strahlengang zu ermöglichen (▶ Abb. 2b).
Zugang
Der anterolaterale (ventrale) Zugang ist der Standard-zugang zur Versorgung von Halswirbelsäulenverletzun-gen. Dieser Zugang erfolgt weichteilschonend streng
z M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150

89
5
10
418
6
7
VI
VI
V3
12
20
11
3
1
1215 17 14
16 13220 19
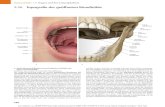
1 M. sternohyoideus2 M. sternohyroideus3 M. sternocleidomastoideus4 M. longus colli5 M. scalenus anterior6 M. scalenus medius7 M. scalenus posterior8 A. carotis communis9 V. jugularis interna10 V. jugularis externa11 Vasa vertebralia12 Trachea13 Oesophagus14 Glandula thyroidea15 Fascia cervicalis, Lamina superficialis16 Fascia cervicalis, Lamina praetrachealis17 Fascia cervicalis, Lamina praevertebralis18 N. vagus19 N. laryngeus recurrens20 Lig. longitudinale anteriusV Vertebra cervicalisVI Vertebra cervicalis
a
b
▶ Abb. 3 Darstellung der Wirbelkörpervorderfläche per linksseitigem Smith-Robinson-Zugang. Aus [2] mit freundlicher Genehmi-gung von Thieme.
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
medial des M. sternocleidomastoideus, entlang anato-misch vorgegebener Verschiebeschichten (▶ Abb. 3).Der Hautschnitt kann horizontal (▶ Abb. 4) ausgehendvon der Mittellinie bis zum M. sternocleidomastoideusin Projektion auf das destruierte Bewegungssegment(Cloward-Zugang) oder auch longitudinal direkt am Vor-derrand des M. sternocleidomastoideus erfolgen (Smith-Robinson-Zugang). Der Cloward-Zugang eignet sich beimonosegmentalen und bisegmentalen Pathologien undergibt das kosmetisch günstigere Ergebnis. Bei bi- odervor allem bei multisegmentalen Pathologien sollte derSmith-Robinson-Zugang gewählt werden, da sich dieserunproblematisch nach kranial oder kaudal erweiternlässt.
Scholz M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
Ob der Zugang von links oder rechts durchgeführt wird,obliegt der klinischen Erfahrung und Präferenz des Chi-rurgen. Nach erfolgtem Hautschnitt, subtiler Blutstillungund Eröffnung des Platysmas sollten die weitere Präpara-tion und Dissektion stumpf erfolgen, um das Risiko fürdie Verletzung vaskulärer, viszeraler und neuraler Struk-turen zu reduzieren. Dabei ist es hilfreich, nach Identifika-tion des M. sternocleidomastoideus (▶ Abb. 5a) die Tra-chea und den Ösophagus mit einem Haken (z. B. Zenker-Haken) nach medial zu mobilisieren und die A. carotis zutasten. Diese Arterie muss dabei zwingend lateral desPräparationsfeldes getastet und belassen werden.
Bei korrekter Präparation kann dann in der Tiefe der ven-trale Anteil der Halswirbelsäule getastet werden
141

▶ Abb. 4 a Planung des horizontalen linksseitigen Cloward-Zugangsmedial des M. sternocleidomastoideus. b Situs nach Hautschnitt.
▶ Abb. 5 a Situs nach Eröffnung des Platysmas mit Darstellung desM. sternocleidomastoideus. b Situs nach stumpfer Präparation undDarstellung des ventralen Anteils der Halswirbelsäule.
▶ Abb. 6 a Situs nach Einbringen des Weichteilsperrers unterhalb desM. longus colli. b Situs nach zusätzlichem Einbringen des Caspar-Sper-rers.
142 Schol
Fachwissen
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
(▶ Abb. 5b). Gegebenenfalls muss die darüber liegendetiefe Halsfaszie mit der Schere eröffnet werden. Bei derExposition empfiehlt es sich, das kranial und kaudal derLäsion gelegene Segment ebenso zu exponieren, um dieRetraktionskräfte zu reduzieren und das spätere Anbrin-gen der Platte zu erleichtern. Danach sollte der ventralauf der Halswirbelsäule liegende M. longus colli beidseitsvorsichtig von medial mobilisiert werden, um den Weich-teilsperrer darunter platzieren zu können (▶Abb. 6a). Daauf dem Muskel sympathische Nervenfasern verlaufen,sollte die Verwendung von monopolarem Strom odereine ausgedehnte bipolare Koagulation vermieden wer-den. Eine Läsion dieses sympathischen Nervengeflechteskann ein temporäres oder ggf. dauerhaftes Horner-Syn-drom zur Folge haben.
MerkeOP-Tipp: Die Anpassung und Reduktion des Cuffdru-ckes nach dem Einbringen der Weichteilsperrer kanndie Häufigkeit einer Rekurrensparese reduzieren [7].
Bei korrektem Zugang sollte abschließend das Gefäß-Nerven-Bündel (A. carotis, V. jugularis, N. vagus) lateraldes Zugangs gelegen sein und sich die Trachea wie auchder durch eine Magensonde geschiente Ösophagus me-dial des Zugangs tasten lassen.
CaveCave: Eine Präparation lateral der A. carotis und spä-tere Retraktion nach medial erhöht das Risiko für eineGefäß-/Nerven-Verletzung und kann eine Minder-durchblutung des Gehirns bzw. einen Schlaganfallbedingen.
Durch Einbringen jeweils eines Steinmann-Pins kranialund kaudal des verletzten Segmentes (ACDF) oder kranialund kaudal des verletzten Wirbelkörpers (ACCF) und Ver-wendung eines Distraktors (z.B. Caspar-Distraktor) kanndie spätere segmentale Dekompression vereinfachen.Die Caspar-Pins sollten streng in der Mittellinie einge-bracht werden, damit das Bohrloch nicht mit den späte-ren Schraubenkanälen der Platte konkurriert. In denmeisten Fällen ist eine parallele Ausrichtung der Pinszum Bandscheibenraum zu empfehlen, um ein parallelesAufspreizen des Bandscheibenraumes zu ermöglichen(▶ Abb. 6b).
CaveCave: Eine segmentale Überdistraktion – insbeson-dere bei diskoligamentärer Instabilität – sollte ver-mieden werden!
Dekompression
Die ventrale Dekompression lässt sich am besten unterVerwendung eines Mikroskops oder alternativ unter Ver-wendung einer Lupenbrille durchführen. Die Autorenpräferieren die Verwendung des Mikroskops wegen der
z M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150

▶ Abb. 7 a Inzision der Bandscheibe mit dem Skalpell. b Situs nach Er-öffnen des hinteren Längsbandes mit Darstellung der unverletzten Dura.
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
hervorragenden Ausleuchtung des Operationsfeldes undder entsprechenden optischen Vergrößerung. Im Wei-teren empfiehlt sich die Verwendung des Mikroskopsauch unter Ausbildungskriterien, da Operateur und Assis-tent das Gleiche sehen. Im Gegensatz dazu hat bei Ver-wendung einer Lupenbrille nur der Operateur einen ad-äquaten Einblick in den Operationssitus.
Bei geplanter ACDF ist zur ventralen Dekompression desMyelons häufig eine Diskektomie ausreichend (A3-Frak-tur, B2- und C-Verletzung mit ventraler A0-, A1- oderA3-Komponente). Liegt eine A4-Fraktur oder eine B2-/C-Verletzung mit ventraler A2- und/oder A4-Komponentevor, ist meist eine Korporektomie notwendig, die ggf.auch über mehrere Wirbelkörper/Segmente erfolgenkann.
ACDF
Falls die Bandscheibe nicht schon durch die Verletzungzerrissen ist, wird diese mit dem 11er-Skalpell zunächstkaudal und dann kranial eröffnet (▶ Abb. 7a). Dabei soll-te von der Mittelinie bis zum linken und rechten Proces-sus uncinatus geschnitten werden, wobei der Processusuncinatus eine Eröffnung des lateralen Anulus bzw. eineLäsion der Vertebralarterie verhindert. Es sollte nicht tie-fer als 10mm inzidiert werden, um eine akzidentelleEröffnung der Dura zu verhindern. Anschließend wird dieBandscheibe mittels Fasszange, scharfem Löffel und Kü-rette entfernt. Dabei sollte auch der knorpelige Überzugder Endplatten entfernt werden, bis petechiale Blutun-gen auftreten. Anschließend muss noch die Hinterkantedes frakturierten Wirbelkörpers unterschnitten werden,falls eine relevante spinale Stenose besteht. Ob eineEröffnung des hinteren Längsbandes notwendig ist,hängt vom Ausmaß der Spinalkanalstenose, ggf. intraspi-nal liegenden Bandscheibensequestern oder vom Vor-handensein eines intraspinalen Hämatoms ab. Könnendiese Pathologien z.B. im MRT sicher ausgeschlossenwerden, muss das hintere Längsband nicht zwingenderöffnet werden. Im Zweifelsfall ist eine Eröffnung deshinteren Längsbandes und die chirurgische Spinalkanal-Clearance zu empfehlen (▶ Abb. 7b). Bei Radikulopathieaufgrund einer frakturbedingten Enge des Neurofo-ramens ist zusätzlich eine Unkoforaminotomie notwen-dig, um den Spinalnerv von ventral zu entlasten.
CaveCave: Bei der Unkoforaminotomie sollte beachtetwerden, dass die A. vertebralis im Foramen transver-sarium durch knöcherne Fragmente verletzt seinkann, aber auch iatrogen eine Verletzung möglich ist.
Bei möglicherweise auftretenden venösen epiduralenBlutungen sollte eine sichere und schnelle Blutstillungoberste Priorität haben. Hier kann eine epidurale Instilla-tion von Wasser, die vorsichtige bipolare Koagulationoder temporäre Einlage von Hämostyptika mit Hirnwatte
Scholz M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
zu einer Blutstillung führen. Bei persistierender venöserBlutung kann ein injizierbares Hämostyptikum (z. B. Flo-Seal®) verwendet werden, um eine schnelle und sichereBlutstillung zu erreichen. Abschließend sollte eine voll-ständige Dekompression des Spinalkanals und des Neu-roforamens mit dem Tasthaken unter seitlicher Durch-leuchtung dokumentiert werden.
ACCF
In Analogie zur Dekompression bei der ACDF erfolgt beigeplanter Korporektomie zunächst die Entfernung derkranialen und kaudalen Bandscheibe inklusive Dekom-pression der Hinterkante, falls möglich. Danach kann derzerstörte Halswirbel mittels Luer, Stanze oder Fräse bisauf die Hinterkante abgetragen werden. Die Hinterkantekann dann entweder mit der Stanze oder der Diamantfrä-se entfernt werden, wonach der Spinalkanal ausreichenddekomprimiert sein sollte. Fakultativ kann dann nocheine Foraminotomie durchgeführt werden, sollte eine re-levante knöcherne Foramenstenose bestehen. Die Sei-tenwände des frakturierten Wirbelkörpers können i.d.R.in situ verbleiben. Eventuell bestehende venöse Blutun-gen aus der Restspongiosa können gut mit der Diamant-fräse gestoppt werden.
CaveCave: Bei eventuell geplanter Resektion der Seiten-wände des frakturierten Wirbelkörpers sollte dieanatomische Nähe der Vertebralarterie bedacht wer-den, die direkt neben der Seitenwand des Wirbelkör-pers verläuft (▶ Abb. 8).
Implantate
Die Spondylodese kann entweder intersegmental (mono-,bi- oder auch multisegmental) mittels Cage und additiverventraler Platte erfolgen (▶ Abb. 9 und 10). Wichtig da-bei ist die korrekte Einstellung der segmentalen Lordose.Dafür sollten entsprechend lordotisch geformte Cagesgewählt und die ventrale Platte zusätzlich lordotisch vor-
143

▶ Abb. 8 Axialer CT-Schnitt mit Kontrastmitteldarstel-lung der A. vertebralis und Demonstration der Nähe derVertebralarterie zur Wirbelkörperseitenwand.
144
Fachwissen
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
gebogen werden. Bei ventraler kompletter Berstung(AOS A4) oder mehrsegmentaler Operation mit Notwen-digkeit zur Korporektomie können metallische Wirbel-körperersatzimplantate (z. B. expandierbare Cages) mitzusätzlicher ventraler Platte verwendet werden(▶ Abb. 11). Alternativ kann anstatt metallischer Cagesauch ein autologes trikortikales Beckenkammspantrans-plantat verwandt werden. Aufgrund der Entnahmemor-bidität und der unzureichenden mechanischen Primär-stabilität wird zunehmend auf die Verwendung von auto-logen Knochenspänen verzichtet.
Nach Beendigung der Dekompression werden dann Pro-be-Cages unter seitlicher Röntgenkontrolle vorsichtig inden Diskektomie-/Korporektomiedefekt eingebracht,um die adäquate Implantatgröße zu bestimmen. EineÜberdistraktion durch einen zu hohen Cage sollte hierbeivermieden werden. Nach Auswahl des geeigneten Im-plantats und wird dieses auf dem Cage-Halter montiert.Die Cages können mit dem bei der Dekompression ge-wonnenen autologen Knochenmaterial gefüllt werdenbzw. dieses kann in der Korporektomiesituation lateralder Cages für die ventrale Spondylodese angelagert wer-den. Ist nicht genügend autologer Knochen vorhanden,ergibt die Füllung der Cages mit z.B. mit β-Trikalzium-phosphat ebenso hervorragende Fusionsergebnisse [8].
Anschließend wird der Cage unter seitlicher Röntgenkon-trolle bis zum gewünschten Sitz in den Diskektomie-/Kor-porektomiedefekt eingebracht. Wirbelkörperersatzim-plantate werden ggf. expandiert, um den Defekt adäquatzu überbrücken. Auch hier sollte wiederum eine Überdis-traktion vermieden werden. Anschließend wird der Cage-Halter entfernt und ebenso der Caspar-Distraktor de-montiert. Anschließend sollte die korrekte Implantatlageauch im a.–p. Strahlengang dokumentiert werden.
Schol
CaveCave: Ein zu tiefes Einbringen (Überschreitung derHinterkante) sollte unbedingt vermieden werden, umeine Kompression des Duralsackes zu vermeiden.OP-Tipp: Venöse Blutungen aus den Bohrlöchern fürdie Caspar-Pins können mit Knochenwachs zügig ge-stoppt werden.
Nach dem Einbringen des Cages sollte eine zusätzlicheventrale Platte aufgebracht werden, um das Bewegungs-segment/die Bewegungssegmente zu stabilisieren. Diesewird entweder mit mono- oder bikortikalen Schraubensicher im Knochen verankert. Bei Verwendung einer win-kelstabilen Platte-Schrauben-Verbindung hat sich diemonokortikale Schraubenplatzierung bewährt [9, 10].
Wichtig ist die Auswahl einer geeigneten Länge der Plat-te, die nicht mit dem angrenzenden Bandscheibenrauminterferieren sollte. Empfohlen wird hier, einen Abstandvon ca. 2–3mm bis zum angrenzenden Bandscheiben-raum einzuhalten. Um auch in der Frontalebene eine ad-äquate Ausrichtung der Platte sicherzustellen, wird dietemporäre Plattenfixierung mit mindestens 2 Spikes undanschließender a.–p. BV-Kontrolle vor definitiver Boh-rung und Verschraubung der Platte empfohlen. Die Boh-rung sollte dann mit entsprechenden Bohrern mit Tiefen-anschlag unter seitlicher BV-Kontrolle erfolgen, um eineadäquate Trajektorie der Bohrung sicherzustellen.
Dann wird der Situs gespült und der Weichteilsperrer vor-sichtig entfernt. Abschließend erfolgen die Überprüfungund Dokumentation der korrekten Lage der Instrumenta-tion und des korrekten Alignments der Halswirbelsäule in2 Ebenen mittels BV.
Wundverschluss
Die Autoren empfehlen standardmäßig eine prävertebra-le Redon-Drainage einzulegen, die ggf. an der Haut an-genäht werden sollte. In Abhängigkeit der Blutungssitua-tion kann diese entweder als Sog- oder als Ablaufdraina-ge verwendet werden. Die Wunde wird mehrschichtigverschlossen, wobei für das Platysma und die Subkutisein resorbierbares Nahtmaterial verwandt wird. DerHautverschluss erfolgt dann entweder mittels Klebung(z. B. Dermabond®) oder Naht, wobei die intrakutaneNaht ein kosmetisch besseres Ergebnis im Vergleich zurDonati-Rückstichnaht ergibt.
Ventrale Fusion bei verhakter Facetten-gelenksluxation (AOSpine C, F4)
Frakturen mit Translation werden als C-Verletzungenklassifiziert. Um die Fusion in achsgerechter Stellung zuermöglichen, ist die adäquate Reposition zwingend erfor-derlich. Vor Reposition ist die Durchführung einer MRT-Untersuchung zu empfehlen, um nach einem Bandschei-
z M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150

▶ Abb. 9 42-jähriger neurologisch unauffälliger Patient nach Sportunfall. a Nativradiologische Darstellung einer Spondylolisthese HWK VI/VII.b CT-Darstellung der unilateralen Facettengelenksfraktur HWK VI/VII. c Nativradiologische Verlaufskontrolle 6 Monate nach Reposition und ven-traler Spondylodese per ACDF.
▶ Abb. 10 35-jährige Patientin mit Contusio spinalis nach Fahrradsturz. a Nativradiologische Darstellung der Dornfortsatz-/Laminafraktur HWKV + VI. b Sagittale CT-Rekonstruktion, roter Pfeil: Spondylchondrose mit Retrospondylophyt. c MRT mit Darstellung einer spinalen Stenose sowieDarstellung der Verletzung des vorderen Längsbandes HWK VI/VII. d Röntgenverlaufskontrolle 12 Monate nach bisegmentaler ventraler Fusion(ACDF).
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
bensequester zu fahnden. Dieser könnte im Rahmen derReposition zu einer Myelonkompression führen und eineneurologische Verschlechterung bedingen. Unterschie-den werden muss zwischen geschlossen reponierbarenund geschlossen nicht reponierbaren Verletzungen(▶ Abb. 12). Nach erfolgreicher geschlossener Repositionist die standardisierte ventrale Dekompression und Fusi-on möglich, die in Abhängigkeit von der ventralen De-struktion per ACDF (ventral A3-Fraktur) oder per ACCF(ventral A4-Fraktur) erfolgen kann. Durch die ventraleDekompression kann ein potenzieller intraspinaler Band-scheibensequester in den meisten Fällen unkompliziertentfernt werden. Häufig ist aber aufgrund der ausgepräg-ten dorsalen ligamentären Instabilität noch eine additivedorsale Zuggurtung notwendig. Diese kann einzeitigoder zweizeitig durchgeführt werden.
Scholz M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
Bei geschlossen nicht reponierbarer Fraktur muss eine of-fene Reposition durchgeführt werden (▶ Abb. 13a,b).Diese kann, je nach Erfahrung des Operateurs, von ven-tral oder von dorsal durchgeführt werden.
Die größte Sicherheit für den Patienten ergibt sich beiprimär ventralem Zugang und zunächst Durchführungder Diskektomie und Spinalkanal-Clearance. Daran solltesich der Versuch der ventralen Reposition anschließen,wobei die Kompression divergierend eingebrachterCaspar-Pins (▶ Abb. 13c) und die Flexion der HWS untermoderatem Längszug hilfreich sind. Ist die offene ventra-le Reposition erfolgreich, kann primär zunächst nur vonventral mittels Cage und Platte fusioniert werden. In Ab-hängigkeit von Frakturausmaß, Distension der Facetten-gelenke und Ausmaß der residualen Instabilität kann eineadditive dorsale Zuggurtung ein- oder zweizeitig durch-geführt werden (▶Abb. 13d–f). Ist die ventrale Reposi-
145

▶ Abb. 11 19-jähriger Patient nach Motorradunfall mit komplettem Querschnitt ASIA A bei HWS-Mehretagenverletzung. a Frakturmorphologieim CT. b Zustand nach primärer Korpororektomie und WK-Ersatz HWK IV+V. c Zustand nach dorsaler additiver Fusion HWK III–VI. d MRT nach12 Monaten mit Darstellung des frakturbedingten Myelonschadens.
geschlossene Reposition
ja
nein
nein
janein
nein
ja
ja
nicht
erfolgreicherfolgreich
ACDF
offene ventrale
Dekompression
keine
dorsale OP
Facettenpathologie
nach ACDF:
Distraktion oder
Facettenfraktur F2
Reposition
erfolgreich?
offene dorsale Re-
position/Stabilisa-
tion, ggf. ACDF
offene dorsale Reposition (ggf. Stabilisation)
+ ACDF
MRT-Band-
scheibensequester
additive dorsale
Stabilisation/Fusion
frisches Trauma
▶ Abb. 12 Behandlungsschema der Autoren bei verhakten Luxations-frakturen (AOS C). Aus [2] mit freundlicher Genehmigung von Thieme.
146
Fachwissen
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
tion nicht erfolgreich, ist nach Diskektomie die dorsaleReposition und ggf. Stabilisation durchzuführen. Danachsollte erneut von ventral zugegangen werden, um denSpinalkanal auszutasten und die Stabilisation/Fusion mit-tels Cage und additiver Platte zu vollenden. Das folgendeFließschema wird vonseiten der Autoren bei verhaktenLuxationen verwandt.
NachbehandlungIn Abhängigkeit von der Frakturmorphologie und vomAusmaß der Instabilität der dorsalen Säule ist die Indika-tion zur additiven dorsalen Zuggurtung zu evaluieren. Als
Schol
mögliche Indikation für eine additive dorsale Fusion nachACDF/ACCF gelten [1,2]:▪ Hyperflexionsverletzung mit segmentaler Restkypho-
se▪ Überdistraktion der Facettengelenke▪ inadäquate Knochenqualität▪ mehrsegmentale Korporektomie und WK-Ersatz▪ primär ventrale Versorgung von Verletzungen bei an-
kylosierender Erkrankung der HWS
Bei geplanter zweizeitiger Versorgung sollte in diesen Fäl-len ggf. überbrückend eine Zervikalorthese verordnetwerden. In allen anderen Fällen wird mit der operativenventralen Versorgung eine übungsstabile Situation ange-strebt. Eine Zervikalorthese ist bei stabiler Versorgungdaher nicht erforderlich. Die Mobilisation des Patientenbeginnt, soweit bei potenziellen Begleitverletzungenmöglich, am 1. postoperativen Tag. Eine tägliche Wund-kontrolle ist erforderlich.
CaveCave: Sollte eine Sogdrainage verwandt worden sein,sollte vor Entfernung der Sog neutralisiert werden,um vaskuläre Komplikationen (Nachblutung) zu ver-meiden.
Während der ersten 6 Wochen sollte zur Unterstützungder knöchernen Fusion jegliche die Halswirbelsäule mobi-lisierende Krankengymnastik unterbleiben. Eine Rönt-genkontrolle ist spätestens nach 12 Wochen zu empfeh-len, um eine Implantatkomplikation auszuschließen. Soll-te nativradiologisch der Verdacht auf eine Implantatkom-plikation aufkommen, ist eine computertomografischeDiagnostik (CT) zu empfehlen. Routinemäßige CT-Ver-laufskontrollen zur Dokumentation des Fusionsstatuswerden aus Gründen des Strahlenschutzes nicht empfoh-len. Nach spätestens 12 Wochen kann der Patient dann
z M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150

▶ Abb. 13 38-jährige Patientin nach Pferdesturz mit inkomplettem Querschnitt ASIA B bei HWK‑VI/VII-Luxation und nebenbefundlicher idio-pathischer Skoliose. a Sagittale CT-Rekonstruktion mit bilateral luxierten und verhakten Facetten. b Gescheiterter Versuch der geschlossenenReposition. c Verlauf der erfolgreichen offenen Reposition. d Röntgen der HWS nach ACDF. e MRT postoperativ mit Darstellung der insuffizientendorsalen Zuggurtung. f HWS-Röntgenbild nach additiver dorsaler Zuggurtung (7 Monate Follow-up) bei komplett rückläufiger Neurologie (ASIAE). Aus [2] mit freundlicher Genehmigung von Thieme.
ebra
uch
heru
nter
gela
den.
Ver
viel
fälti
gung
nur
mit
Zus
timm
ung
des
Ver
lage
s.
die Halswirbelsäule zunehmend belasten, und es kanneine aktive Krankengymnastik verordnet werden.
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
G
KomplikationenBei Komplikationen nach ventraler Spondylodese an derHWS kann zwischen intraoperativen und postoperativenKomplikationen unterschieden werden.
Intraoperative KomplikationenParese des N. laryngeus recurrens
Dieser Nerv ist während der Präparation beim Zugangund durch den intraoperativen Druck des Retraktors ge-fährdet. Patienten mit einer Läsion des N. laryngeus re-currens klagen postoperativ über Heiserkeit, und es stelltsich ein einseitiger Stimmbandstillstand bei der Laryngo-skopie dar. Die Häufigkeit von temporären Beschwerdenwird in der Literatur mit 11% und von permanenten Be-schwerden mit 2–8% angegeben [7,11]. Ob die Wahlder Zugangsseite die Rate der Nervenläsionen reduzierenkann, wird seit Langem kontrovers diskutiert. Der Zugangvon rechts ist aber zumindest theoretisch mit einer höhe-ren Rate von Läsionen des N. laryngeus recurrens ver-gesellschaftet. Andererseits können Druckläsionen beizu hohem Cuffdruck ebenfalls zu einer Störung desN. laryngeus recurrens führen. Daher sollte nach dem
Scholz M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
Platzieren der Weichteilsperrer der Tubuscuff kurzzeitigentblockt und dann mit maximal 20–25mmHg geblocktwerden, um eine optimale Lage des Tubuscuffs und einegünstigere Druckverteilung zu erreichen. Die Rate vonpostoperativen Rekurrensparesen kann dadurch verrin-gert werden [7].
Horner-Syndrom
Eine intraoperative Läsion des sympathischen Grenz-stranges kann zu dem selten postoperativ auftretendenSymptomkomplex von Miosis, Ptosis und Enophthalmus(Horner-Syndrom) führen [12,13]. Ursächlich ist meisteine zu ausgedehnte mono- oder bipolare Koagulationauf dem M. longus colli, auf dessen lateralem Rand dassympathische Nervengeflecht verläuft. Zur Prophylaxesollte nicht mit monopolarem Strom im Bereich desM. longus colli gearbeitet werden, die bipolare Blutstil-lung sollte sparsam erfolgen und der Muskel nur scho-nend, ausgehend vom medialen Rand, nach lateral mobi-lisiert werden.
Querschnittlähmung
Sowohl die Lagerung des Patienten als auch potenzielleRepositionsmanöver sollten nur sehr vorsichtig und unterregelmäßigen BV-Kontrollen durchgeführt werden, umeine potenzielle Kompression des Rückenmarks zu ver-
147

▶ Abb. 14 Zum Unfallzeitpunkt 14-jährige Patientin nach Kopfsprung ins flache Wasser mit inkomplettem Querschnitt ASIA C bei HWK‑IV/V-Hyperflexionsverletzung. a Sagittale CT-Rekonstruktion mit Nachweis der segmentalen Kyphose und eines Ausrisses des hinteren Längsbandes.b Natives Röntgenbild nach ACDF mit persistierender Kyphose und nur 50% Überdeckung der Facettengelenke. c Progrediente Nackenschmerzenund Nachweis eines Schraubenbruches mit persistierender Instabilität im Funktionsröntgen 4 Jahre nach Erstversorgung. d Darstellung der Fehl-heilung (Pseudarthrose) im CT. e Röntgenbild nach ventrodorsoventraler Revision. f CT-Kontrolle 2 Jahre post-OP und Darstellung der vollständi-gen Fusion HWK III–V sowie einer asymptomatischen Anschlussdegeneration HWK III/IV.
148
Fachwissen
Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
meiden bzw. frühzeitig zu detektieren. Ebenso sollte dasEinbringen der Implantate radiologisch überwacht wer-den, um eine Implantatfehllage zu weit dorsal im Spinal-kanal mit Myelonkompression zu verhindern. Nach not-wendiger Frakturreposition (C-Verletzung) ist eine intra-operative Clearance des Spinalkanals und ggf. eine not-wendige Entfernung von intraspinal verschleppten Band-scheibensequestern obligat.
Vaskuläre Läsion
Intraoperative arterielle Gefäßverletzungen (z. B. derA. vertebralis) mit nachfolgenden Blutungen sind seltenund werden in der Literatur mit 0,3–0,5% angegeben[14,15]. Verletzungsmöglichkeiten sind insbesondere
Schol
bei vollständiger Korporektomie im Bereich der Seiten-wand gegeben. Verletzungen der A. carotis sind bei zuweit lateraler Fehlpräparation oder Gefäßverletzungendurch den Weichteilsperrer möglich. Daher sollte derSperrer, wenn möglich, unterhalb des M. longus colli si-cher platziert werden. Venöse Blutungen treten vor allemim Rahmen der spinalen/foraminalen Dekompressionauf, bei denen es durchaus heftig aus dem epiduralen Ve-nenplexus bluten kann. Zur Blutstillung wird die Verwen-dung von Hämostyptika (z. B. fibrinbeschichtete Vlieseoder topisch applizierbare Hämostyptika) sowie ggf. einetemporäre lokale vorsichtige Kompression empfohlen.
z M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150

Die
ses
Dok
umen
t wur
de z
um p
ersö
nlic
hen
Geb
rauc
h he
runt
erge
lade
n. V
ervi
elfä
ltigu
ng n
ur m
it Z
ustim
mun
g de
s V
erla
ges.
Viszerale Läsionen
Läsionen des Ösophagus oder des Pharynx/der Tracheasind selten und werden mit einer Inzidenz von bis zu 0,4%bei hoher Mortalität von 20–50% in der Literatur be-schrieben [11,16–18]. Diese können präparatorisch,durch den Druck des einliegenden Weichteilsperrers oderauch durch eine direkte Verletzung (z. B. mit der Fräse)entstehen. Nach entsprechender anatomischer Präpara-tion sollte, wie zur Prävention von vaskulären Läsionen,der Weichteilsperrer unterhalb des M. longus colli plat-ziert werden.
Postoperative KomplikationenHämatom
Ein postoperatives Hämatom stellt eine relevante Kompli-kation dar und wird in der Literatur mit einer Inzidenz vonbis zu 5,6% angegeben [11,19]. Durch die unmittelbareNachbarschaft zu Ösophagus und Pharynx/Trachea kannsich eine lebensbedrohliche Verlegung des Atemwegesentwickeln, was eine sofortige Entlastung des präver-tebralen Hämatoms – ggf. noch vor Intubation – mit an-schließender operativer Revision erfordert. Somit solltendie Patienten postoperativ streng hinsichtlich der Zei-chen eines sich entwickelnden prävertebralen Hämatomsüberwacht werden. Insbesondere werden ein zunehmen-der Halsumfang, Globusgefühl, zunehmende Schluckstö-rungen oder ein zunehmender inspiratorischer Stridormit subjektiver Atemnot als dringliche Indikation für einefrühzeitige Revision – auch ohne vorherige Bildgebung –gesehen. Ursächlich ist meist eine diffuse Blutung, daherwird bei der operativen Revision selten eine lokalisierteBlutung gefunden. Als wesentliche Prophylaxe einer post-operativen Nachblutung ist die sorgfältige intraoperativeBlutstillung wie auch die Einlage einer prävertebralenRedon-Drainage zu empfehlen.
Im frühen postoperativen Verlauf ist eine neurologischeVerschlechterung (z.B. Tetraparese/-plegie) durch einsich entwickelndes epidurales Hämatom möglich. Auchhier ist eine sofortige Revision zu empfehlen. War der Pa-tient direkt postoperativ neurologisch intakt, kann ausGründen der Zeitersparnis auf eine vorherige Bildgebungverzichtet werden, da ein kompressiv wirkendes Epidural-hämatom hochwahrscheinlich ist.
Infektion
Infektiöse Wundheilungsstörungen nach ventraler Spon-dylodese sind selten. Bei Nachweis einer Wundinfektionsollte vor der Revision wie auch intraoperativ eine poten-zielle viszerale Läsion (z.B. Ösophagusfistel) als Ursacheder Infektion ausgeschlossen werden [20].
CaveCave: Eine übersehene Ösophagusperforation als Ur-sache einer Wundinfektion stellt unbehandelt einepotenziell lebensbedrohliche Komplikation dar.
Scholz M et al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
Implantatversagen/Pseudarthrose
Die Pseudarthroserate kann insbesondere bei mehrseg-mentaler Fusion durch die Verwendung von additivenPlatten reduziert werden [21]. Ein Implantatversagen istbei unzureichender Knochenqualität (z. B. Osteoporose),segmentale Instabilität bei Überdistraktion oder insuffi-zienter dorsaler Zuggurtung (AOSpine B2- oder C-Verlet-zung) möglich (▶ Abb. 14).
FazitMittels ventraler Spondylodese können nahezu alle trau-matischen Pathologien an der Halswirbelsäule versorgtwerden. Ziel der Behandlung ist eine übungsstabile Ver-sorgung, die in einer sicheren und dauerhaften Überbrü-ckung des verletzten Bewegungssegmentes mündensollte. Nach adäquater Reposition und ventraler Diskekto-mie über einen weichteilschonenden ventralen Zugangkann dieses Ziel heutzutage durch die Kombination einesintervertebralen Platzhalters und zusätzlicher ventralerPlattenfixierung komplikationsarm erreicht werden.
Interessenkonflikt
Die Autoren erklären, dass sie innerhalb der vergangenen 3Jahre in Beratungsgremien der Firmen Depuy Synthes (MS,FK), Siemens (FK), Vexim (MS) tätig waren und Vortragshono-rare von den Firmen Depuy Synthes, Medtronic und Vexim er-halten haben.
Autorinnen/Autoren:
Dr. med. Matti Scholz
Zentrum für Wirbelsäulenchirurgie und Neurotraumatologie,BG Unfallklinik Frankfurt am Main
Dr. med. Andreas Pingel
Zentrum für Wirbelsäulenchirurgie und Neurotraumatologie,BG Unfallklinik Frankfurt am Main
Dr. med. Philipp Schleicher
Zentrum für Wirbelsäulenchirurgie und Neurotraumatologie,BG Unfallklinik Frankfurt am Main
Prof. Dr. med. Frank Kandziora
Zentrum für Wirbelsäulenchirurgie und Neurotraumatologie,BG Unfallklinik Frankfurt am Main
Korrespondenzadresse
Dr. med. Matti ScholzZentrum für Wirbelsäulenchirurgie und NeurotraumatologieBG-Unfallklinik Frankfurt am Main gGmbHFriedberger Landstraße 43060389 Frankfurt am MainTel.: 069/475-2020Fax: 069/[email protected]
149

150
Fachwissen
sönl
iche
n G
ebra
uch
heru
nter
gela
den.
Ver
viel
fälti
gung
nur
mit
Zus
timm
ung
des
Ver
lage
s.
Literatur
[1] Schleicher P, Scholz M, Kandziora F. et al. Therapieempfehlun-gen zur Versorgung von Verletzungen der subaxialen Halswir-belsäule. Z Orthop Unfall 2017; 155: 556–566. doi:10.1055/s-0043-110855
[2] Scholz M, Schleicher P, Kandziora F. Verletzungen der subaxia-len Halswirbelsäule. Orthopädie und Unfallchirurgie up2date2015; 10: 429–450. doi:10.1055/s-0041-103862
[3] Herrmann HD. Metal plate fixation after anterior fusion of un-stable fracture dislocations of the cervical spine. Acta Neuro-chir (Wien) 1975; 32: 101–111
[4] Bose B. Anterior cervical fusion using Caspar plating: analysisof results and review of the literature. Surg Neurol 1998; 49:25–31
[5] Fehlings MG, Vaccaro A, Wilson JR et al. Early versus delayeddecompression for traumatic cervical spinal cord injury: re-sults of the Surgical Timing in Acute Spinal Cord Injury Study(STASCIS). PLoS One 2012; 7: e32037. doi:10.1371/journal.pone.0032037
[6] Panjabi MM, White AA 3rd. Basic biomechanics of the spine.Neurosurgery 1980; 7: 76–93
[7] Apfelbaum RI, Kriskovich MD, Haller JR. On the incidence,cause, and prevention of recurrent laryngeal nerve palsies dur-ing anterior cervical spine surgery. Spine 2000; 25: 2906–2912
[8] Scheufler KM, Diesing D. [Use of bone graft replacement inspinal fusions]. Orthopäde 2015; 44: 146–153. doi:10.1007/s00132-014-3069-5
[9] Lehmann W, Blauth M, Briem D, el al. Biomechanical analysisof anterior cervical spine plate fixation systems with unicorti-cal and bicortical screw purchase. Eur Spine J 2004; 13: 69–75.doi:10.1007/s00586-003-0578-z
[10] Pitzen T, Wilke HJ, Caspar W el al. Evaluation of a new mono-cortical screw for anterior cervical fusion and plating by acombined biomechanical and clinical study. Eur Spine J 1999;8: 382–387. doi:10.1007/s005860050191
[11] Fountas KN, Kapsalaki EZ, Nikolakakos LG et al. Anterior cer-vical discectomy and fusion associated complications. Spine2007; 32: 2310–2317. doi:10.1097/BRS.0b013e318154c57e
Schol
[12] Yasumoto Y, Abe Y, Tsutsumi S et al. [Rare complication ofanterior spinal surgery: Horner syndrome]. No Shinkei Geka2008; 36: 911–914
[13] Ebraheim NA, Lu J, Yang H et al. Vulnerability of the sym-pathetic trunk during the anterior approach to the lower cer-vical spine. Spine 2000; 25: 1603–1606
[14] Peng CW, Chou BT, Bendo JA et al. Vertebral artery injury incervical spine surgery: anatomical considerations, manage-ment, and preventive measures. Spine J 2009; 9: 70–76.doi:10.1016/j.spinee.2008.03.006
[15] Burke JP, Gerszten PC, Welch WC. Iatrogenic vertebral arteryinjury during anterior cervical spine surgery. Spine J 2005; 5:508–514. doi:10.1016/j.spinee.2004.11.015
[16] Pompili A, Canitano S, Caroli F et al. Asymptomatic esophagealperforation caused by late screw migration after anterior cer-vical plating: report of a case and review of relevant literature.Spine 2002; 27: E499–E502. doi:10.1097/01.BRS.0000035309.04502.52
[17] Vrouenraets BC, Been HD, Brouwer-Mladin R et al. Esophagealperforation associated with cervical spine surgery: report oftwo cases and review of the literature. Dig Surg 2004; 21:246–249. doi:10.1159/000079495
[18] Korovessis P, Repantis T, Vitsas V et al. Cervical spondylodisci-tis associated with oesophageal perforation: a rare complica-tion after anterior cervical fusion. Eur J Orthop Surg Traumatol2013; 23 (Suppl. 2): S159–S163. doi:10.1007/s00590-012-1092-y
[19] Bertalanffy H, Eggert HR. Complications of anterior cervicaldiscectomy without fusion in 450 consecutive patients. ActaNeurochir (Wien) 1989; 99: 41–50
[20] Christiano LD, Goldstein IM. Late prevertebral abscess afteranterior cervical fusion. Spine 2011; 36: E798–E802. doi:10.1097/BRS.0b013e3181fc9b09
[21] Fraser JF, Härtl R. Anterior approaches to fusion of the cervicalspine: a metaanalysis of fusion rates. J Neurosurg Spine 2007;6: 298–303. doi:10.3171/spi.2007.6.4.2
Bibliografie
z M et
m p
er
DOI https://doi.org/10.1055/a-0582-7022OP-JOURNAL 2018; 34: 138–150 © Georg Thieme Verlag KGStuttgart · New York ISSN 0178‑1715
de z
u
al. Verletzungen der Halswirbelsäule:… OP-JOURNAL 2018; 34: 138–150
Die
ses
Dok
umen
t wur
















![Der mykotane Platysmalappen. · versa colli superficialis (einem Ast des Truncus thyreo cervicalis) versorgt [4, 6, 12]. Nach tumorchirurgischen Eingriffen nutzen wir bei der Defektdeckung](https://static.fdokument.com/doc/165x107/5e2169278700ac36ac002f5a/der-mykotane-versa-colli-superficialis-einem-ast-des-truncus-thyreo-cervicalis.jpg)

