Differenzialdiagnose des akuten Thoraxschmerzes
Transcript of Differenzialdiagnose des akuten Thoraxschmerzes

Notfall Rettungsmed 2009 · 12:391–400DOI 10.1007/s10049-009-1165-6Online publiziert: 30. Juli 2009© Springer Medizin Verlag 2009
M. Koch · R. SomasundaramInterdisziplinäre Rettungsstelle, Charité – Universitätsmedizin Berlin, Campus Benjamin Franklin, Berlin
Differenzialdiagnose des akuten ThoraxschmerzesZusammenfassungThoraxschmerzen sind ein häufiger Grund, eine Notaufnahme aufzusuchen bzw. die Rettungs-dienste zu alarmieren. Ein großer Anteil dieser Beschwerden ist kardial bedingt. Aufgrund der er-heblichen Konsequenzen einer falschen Einschätzung, v. a. des akuten Koronarsyndroms (ACS), kommt der initialen Beurteilung eine hohe Bedeutung zu. Wesentlich dabei sind Anamnese, kli-nische Untersuchung, EKG (Elektrokardiogramm) und die Bestimmung von Biomarkern. Bereits in der Initialphase müssen aber auch nichtkardiale Ursachen wie Lungenarterienembolie (LAE), Aortendissektion oder gastrointestinale Ursachen bedacht werden. Bedeutung gewinnen die zur Ri-sikostratifizierung bei ACS oder LAE eingesetzten Risikoscores. Insbesondere der GRACE(„global registry of acute coronary events“)- und der TIMI(„thrombolysis in myocardial infarction“)-Score sind mittlerweile für das ACS gut validiert, sie wurden in die Leitlinien aufgenommen. Für die Be-urteilung einer LAE hat sich der Wells-Score etabliert. Letzterer sowie der GRACE- und der TI-MI-Score sollten daher in Notaufnahmen vermehrt eingesetzt werden.
SchlüsselwörterBrustschmerz · Notaufnahme · Rettungsdienst · Risikostratifizierung · Biomarker
Acute chest pain – differential diagnosis
AbstractChest pain (CP) is one of the most common symptoms of patients presenting to emergency de-partments (EDs) or emergency medical services (EMS). In the ED, approximately 50% of patients with CP suffer primarily from cardiac CP; for patients with CP who call the EMS first, that per-centage is even higher (70%). Due to the serious consequences a primary false evaluation might have, such as acute coronary syndrome (ACS), a thorough initial workup is essential. The medical history, clinical inspection, electrocardiogram, and determination of biomarkers are cornerstones for establishing the correct diagnosis. Nevertheless, extracardiac causes of CP, including pulmo-nary embolism, aortic dissection, and gastrointestinal causes, should be considered from the very beginning. Risk scores such as the TIMI and GRACE scores for risk stratification in ACS and the Wells score for risk stratification in pulmonary embolism were shown to be valid in large clinical trials. Thus, they should be used more often in the ED.
KeywordsChest pain · Risk scores · Differential diagnosis · Emergency department · Biomarkers
CME Weiterbildung - Zertifizierte Fortbildung
CME.springer.de – Zertifizierte Fortbildung für Kliniker und niedergelassene ÄrzteDie CME-Teilnahme an diesem Fortbildungs-beitrag erfolgt online auf CME.springer.de und ist Bestandteil des Individualabonnements dieser Zeitschrift. Abonnenten können somit ohne zu-sätzliche Kosten teilnehmen. Unabhängig von einem Zeitschriftenabonne-ment ermöglichen Ihnen CME.Tickets die Teilnah-me an allen CME-Beiträgen auf CME.springer.de. Weitere Informationen zu CME.Tickets finden Sie auf CME.springer.de.Registrierung/AnmeldungHaben Sie sich bereits mit Ihrer Abonnement-nummer bei CME.springer.de registriert? Dann genügt zur Anmeldung und Teilnahme die Angabe Ihrer persönlichen Zugangsdaten. Zur erstmaligen Registrierung folgen Sie bitte den Hinweisen auf CME.springer.de.Online teilnehmen und 3 CME-Punkte sammeln Die CME-Teilnahme ist nur online möglich. Nach erfolgreicher Beantwortung von mindestens 7 der 10 CME-Fragen senden wir Ihnen umgehend eine Bestätigung der Teilnahme und der 3 CME-Punkte per E-Mail zu.Zertifizierte Qualität Diese Fortbildungseinheit ist zertifiziert von der Landesärztekammer Hessen und der Nord-rheinischen Akademie für Ärztliche Fort- und Weiterbildung und damit auch für andere Ärzte-kammern anerkennungsfähig. Diese Fortbildungseinheit ist für Rettungsassis-tenten und -sanitäter von der Akademie für Ret-tungsdienst und Gefahrenabwehr der Landes-feuerwehrschule Hamburg sowie der Feuerwehr München mit 3 Stunden Fortbildung zertifiziert und damit bundesweit anerkennungsfähig.Folgende Maßnahmen dienen der Qualitäts-sicherung aller Fortbildungseinheiten auf CME.springer.de: Langfristige Themenplanung durch erfahrene Herausgeber, renommierte Autoren, unabhängiger Begutachtungsprozess, Erstellung der CME-Fragen nach Empfehlung des IMPP mit Vorabtestung durch ein ausgewähltes Board von Fachärzten.Für Fragen und Anmerkungen stehen wir Ihnen jederzeit zur Verfügung:Springer Medizin Verlag GmbHFachzeitschriften Medizin/PsychologieCME-Helpdesk, Tiergartenstraße 1769121 HeidelbergE-Mail: [email protected]/notfallmedizin
391Notfall + Rettungsmedizin 5 · 2009 |

Der akute Thoraxschmerz, ein häufiger Anlass der notfallmedizinischen Vorstellung, kann verschiedenste Ursachen haben. Im vorliegenden Beitrag werden diverse Differenzialdiag-nosen vorgestellt, die es dem Leser ermöglichen sollen, den akuten Thoraxschmerz in der Notfallmedizin korrekt zu interpretieren. Zudem wird die Risikostratifizierung mittels ge-eigneter Scoresysteme beim akuten Koronarsyndrom und der Lungenembolie erläutert. Diese sind mittlerweile gut validiert und sollten deshalb in Notaufnahmen vermehrt zur Anwendung kommen.
Definition und Einführung
Als 7 akuter Thoraxschmerz wird ein plötzlich aufgetretener Brustschmerz bezeichnet, der sowohl kardiale und gefäßbedingte als auch extrakardiale und zum großen Teil auch funktionelle Ursachen haben kann.
Bei Patienten, die interdisziplinäre Notaufnahmen aufsuchen oder Rettungsdienste alarmieren, hat der Thoraxschmerz mit etwa 20% einen hohen Stellenwert [15]. Für den im ambulanten und sta-tionären Bereich tätigen Notfallmediziner ist es daher die vordringlichste Aufgabe, schnell und mit einfachen Mitteln seine potenziell lebensbedrohlichen Ursachen frühzeitig zu erkennen.
In Notaufnahmen beträgt die kardiale Genese der vorgestellten Fälle etwa 45–50%, noch größer ist sie beim Notarzt mit bis zu 69% [9, 16]. Dabei nimmt das 7 akute Koronarsyndrom (ACS) den wichtigsten Platz ein. Trotz weltweit etablierter Leitlinien [2] kommt es z. B. nach einer aktuellen ka-nadischen Studie [7] bei 4,6% der Patienten mit akutem Myokardinfarkt und bei 6,4% der Patienten mit instabiler Angina Pectoris in Notaufnahmen zu diagnostischen Fehleinschätzungen.
Die Differenzierung der Schmerzursachen ist ein immanentes Problem für den behandelnden Arzt. Als Entscheidungshilfe für die Differenzialdiagnostik werden im Folgenden häufige Ursachen von akuten Thoraxschmerzen unter den Gesichtspunkten Anamnese und führender Klinik vorge-stellt (. Tab. 1). Allein diese Parameter lassen den Arzt bereits die Entscheidung über eine statio-näre Aufnahme und die angemessene ursachenbezogene Diagnostik treffen [9].
Differenzialdiagnosen des Thoraxschmerzes im Überblick
Bei etwa der Hälfte der Patienten mit Thoraxschmerzen, die in eine Notaufnahme kommen, findet sich eine primär kardiale Ursache. Nicht zuletzt aufgrund der prognostischen Bedeutung wird im Fol-genden der Schwerpunkt auf dem akuten Koronarsyndrom ACS liegen, welches den ST-Hebungsin-farkt (STEMI), den Nicht-ST-Hebungsinfarkt (NSTEMI) sowie die instabile Angina Pectoris umfasst. Abzugrenzen ist die 7 stabile Angina Pectoris mit durch körperliche und emotionale Belastung aus-gelösten Beschwerden, die nach kurzen Ruhephasen wieder verschwinden.
Erkrankungen des Herzens
Sie können in verschiedene Gruppen differenziert werden (. Tab. 1):
Koronare UrsachenDer klassische koronar-bedingte Thoraxschmerz tritt häufig retrosternal mit typischer Ausstrahlung in die linke Schulter und den linken Arm auf. Die Kombination mit einer Ausstrahlung in den Un-terkiefer ist hochverdächtig für eine koronare Ischämie.
Der Schmerz wird als dumpfes Druck- und Engegefühl „wie ein Stein auf der Brust“ empfun-den, kann sich gerade bei Hinterwandischämie aber auch atypisch mit epigastrischen Beschwerden oder Schmerzen im Rücken und zwischen den Schulterblättern äußern und ist oft mit einer vegeta-tiven Begleitsymptomatik verbunden. Verdächtig für eine koronare Ischämie sind 7 Ruhebeschwer-den mit einer Beschwerdedauer >20 min, ein Ansprechen auf eine 7 Nitrattherapie innerhalb von 2–4 min und auch eine nitrorefraktäre Symptomatik. Allerdings äußert sich die instabile Angina Pectoris in etwa 50% der Fälle mit einer atypischen Symptomatik [6]. Dabei sind die häufigsten aty-pischen Symptome Luftnot, Übelkeit, Schweißausbruch, Synkope, Schmerzen in den Armen, im Epi-gastrium, Schulter oder im Nacken. Speziell Diabetespatienten, Frauen, junge (20–40 Jahre), alte (>75 Jahre) und demente Personen sowie Patienten mit chronischer Niereninsuffizienz zeichnen sich da-bei durch atypische Beschwerden aus [6].
7 Akuter Thoraxschmerz7 Akuter Thoraxschmerz
In Notaufnahmen beträgt die kardiale Genese der vorgestellten Fälle etwa 45–50%, beim Notarzt sogar bis zu 69%
In Notaufnahmen beträgt die kardiale Genese der vorgestellten Fälle etwa 45–50%, beim Notarzt sogar bis zu 69%7 Akutes Koronarsyndrom7 Akutes Koronarsyndrom
Das ACS umfasst den ST-Hebungsinfarkt, den Nicht-ST-Hebungsinfarkt sowie die instabile Angina Pectoris
Das ACS umfasst den ST-Hebungsinfarkt, den Nicht-ST-Hebungsinfarkt sowie die instabile Angina Pectoris
7 Stabile Angina Pectoris7 Stabile Angina Pectoris
Der klassische koronar-bedingte Thoraxschmerz tritt häufig retrosternal mit typischer Ausstrahlung in die linke Schulter und den linken Arm auf
Der klassische koronar-bedingte Thoraxschmerz tritt häufig retrosternal mit typischer Ausstrahlung in die linke Schulter und den linken Arm auf
Der Schmerz wird als dumpfes Druck- und Engegefühl empfundenDer Schmerz wird als dumpfes Druck- und Engegefühl empfunden
7 Ruhebeschwerden 7 Ruhebeschwerden 7 Nitrattherapie 7 Nitrattherapie
392 | Notfall + Rettungsmedizin 5 · 2009

CME
Extrakoronare UrsachenIm Formenkreis der 7 Kardiomyopathien ist sowohl bei dilatativen (DCM) als auch bei hypertro-phen Kardiomyopathien (HCM) eine Angina-Pectoris-Symptomatik als mögliches Leitsymptom beschrieben [23]. Bei der DCM variiert bei den verschiedenen Typen und Ätiologien der Anteil der Patienten mit Angina Pectoris zwischen etwa 5% bei toxischen Kardiomyopathien bis zu etwa 80–90% bei infiltrativen Erkrankungen. Bei einer Hypertrophie des Myokards und entsprechend gestei-gertem Sauerstoffbedarf ist die Diffusionsstrecke zwischen den Kapillaren und den hypertrophierten Myokardfasern vergrößert – mit konsekutiv eintretender Angina Pectoris.
Ein ausgeprägtes Missverhältnis zwischen dem Sauerstoffangebot und -bedarf des Herzens kann auch bei sekundären Strukturveränderungen des Herzmuskels durch Druck- oder Volumenbelastung bei 7 Herzklappenerkrankungen entstehen. Bei der Aortenstenose oder der Aorteninsuffizienz füh-ren sowohl der erhöhte linksventrikuläre systolische Druck als auch die linksventrikuläre Dilatation zu einer Erhöhung des Sauerstoffverbrauchs im Myokard. Auskultatorisch kann bei einer hypertro-phen obstruktiven Kardiomyopathie ein Systolikum vorliegen, welches im Gegensatz zum Befund bei Aortenstenose durch ein Valsalva-Manöver verstärkt wird.
Eine seltene Sonderform der Kardiomyopathie mit reversibler linksventrikulärer Dysfunktion, be-gleitet von typischer Angina-Pectoris-Symptomatik und Ischämiezeichen im EKG (Elektrokardio-gramm), ist die primär in Japan beschriebene 7 Tako-Tsubo-Kardiomyopathie. Betroffen sind etwa 2% aller Patienten mit ACS, besonders Frauen mittleren Alters und mit einer akuten Stressbelastung. Ätiologisch wird von einer exzessiven Katecholamininausschüttung ausgegangen.
Eine 7 Perikarditis hat häufig eine virale Genese. Bakterielle Ursachen sind ebenso möglich wie Tumorbefall, oft ist sie aber auch nicht ursächlich zu klären. Ein stattgehabter Myokardinfarkt in den letzten 2 Monaten (7 Dressler-Syndrom) kann zu einer Perikarditis führen. Die Schmerzsymptoma-tik kann einen scharfen Charakter mit Ausstrahlung in den Hals, die Schultern und den Rücken ha-ben, verstärkt durch tiefe Inspiration oder liegende Körperposition und nimmt im Sitzen bei vorge-beugtem Oberkörper ab. Bei der klinischen Untersuchung kann ein atemunabhängiges Perikardrei-ben imponieren, so lange noch kein Perikarderguss aufgetreten ist, wobei sich bei tiefer Inspiration die Intensität des Reibegeräusches verstärkt. Bei zunehmender Ergussbildung nehmen Schmerz und Reibegeräusch bis zum völligen Verschwinden ab.
7 Kardiomyopathie7 Kardiomyopathie
7 Herzklappenerkrankung7 Herzklappenerkrankung
7 Tako-Tsubo-Kardiomyopathie7 Tako-Tsubo-Kardiomyopathie
7 Perikarditis 7 Perikarditis
7 Dressler-Syndrom7 Dressler-Syndrom
Bei zunehmender Ergussbildung nehmen Schmerz und Perikardreibegeräusch bis zum völligen Verschwinden ab
Bei zunehmender Ergussbildung nehmen Schmerz und Perikardreibegeräusch bis zum völligen Verschwinden ab
Tab. 1 Differenzialdiagnosen bei akutem Thoraxschmerz
Erkrankungen des Herzens Koronare Ursachen Akutes Koronarsyndrom
Vasospastische Angina (Prinzmetal-Angina)
Extrakoronare Ursachen Kardiomyopathien
Herzklappenfehler
Perikarditis (Dressler-Syndrom)
Besonderheiten Tako-Tsubo-Kardiomyopathie
Erkrankungen der Gefäße Lungenarterienembolie
Aortendissektion
Erkrankungen der Lunge und der Pleura
Pneumothorax
Pleuritis/Pneumonie
Lungentumor
Erkrankungen des Gastrointestinaltraktes
Refluxösophagitis
Ösophagusspasmen/Nussknackerösophagus
Ösophagusperforation
Ulkusleiden/-perforation
Gallenkolik
Pankreatitis
Erkrankungen des Skeletts Rippenfrakturen
Tietze-Syndrom
Interkostalneuralgie
Funktionelle Ursachen/ Sonstiges
Herpes zoster
Endemische Pleurodynie (Bornholm-Erkrankung)
Roemheld-Syndrom
Herzneurose
393Notfall + Rettungsmedizin 5 · 2009 |

Erkrankungen der Gefäße
Lungenarterienembolie (LAE)Sie kann sich mit einem thorakalen Schmerzgefühl (26–57%) präsentieren und wird von 7 Dyspnoe (59–92%) und 7 Tachypnoe (46–74%) begleitet [19]. Typisch sind neben einem oft plötzlichen Auf-treten auch das Vorhandensein von Halsvenenstauung im Sitzen, Husten (etwa 65%) oder Hämop-tysen (etwa 24%) [24]. Die pulmonale Komponente der Beschwerden und das plötzliche Auftreten verbunden mit der Risikoanamnese für eine Thrombose (Immobilität, Trauma bzw. Zustand nach orthopädischen und urologischen Eingriffen, Tumorerkrankung, Gerinnungsstörungen) machen eine LAE wahrscheinlich. Bemerkenswert ist, dass in etwa 40% der Fälle mit gesicherter LAE keine wegweisende Klink vorliegt [20].
AortendissektionIhr liegt ein 7 Intimaeinriss mit einer nachfolgenden „Wühlblutung“ in die Lamina media und Aus-bildung eines falschen Gefäßlumens zugrunde. Häufig sind Patienten in der 6. Lebensdekade mit einem arteriellen Hypertonus und anderen prädisponierenden Grunderkrankungen und Risikofak-toren wie einer Hypercholesterinämie, einer iatrogenen Dissektion im Rahmen einer Katheterinter-vention, einem Trauma, einem Marfan-Syndrom und entzündlichen Aortenerkrankungen (Lues, Riesenzellarteriitis, Morbus Bechterew, Morbus Ormond) betroffen.
Die gebräuchlichste Klassifikation ist die Einteilung nach Stanford (Typ A und B). Die Typ-B-Dissektion beschränkt sich auf die Aorta descendens, hat eine 30-Tage-Letalität von etwa 20% [13] und wird primär konservativ behandelt. Häufiger ist eine Typ-A-Dissektion mit bei etwa 2/3 der Fälle einer Beteiligung der Aorta ascendens bis zum Aortenbogen. Unbehandelt sterben etwa 50–60% der Patienten in den ersten 24–48 h [5], daher ist eine notfallmäßige Operation indiziert.
Abhängig von der Lokalisation der Dissektion kann ein Thoraxschmerz mit einem akuten Schmerzbeginn und Vernichtungsschmerz und ggf. fortschreitender Schmerzausbreitung in den Rü-cken oder den Unterbauch auftreten. Bei Beteiligung der A. ascendens und des Aortenbogens können durch Beeinträchtigung der Hirn versorgenden Gefäße führend neurologische Symptome, eine aku-te Aortenklappeninsuffizienz, eine Perikardtamponade oder eine akute Koronarischämie bei Mitbe-teiligung der Koronarostien die Folge sein. Aufgrund der ähnlichen Klinik wird häufig die alleinige Diagnose ACS gestellt und deshalb die bei der Aortendissektion kontraindizierte antithrombozytäre und antikoagulatorische Therapie begonnen. Zur Differenzierung fehlen außer bei der genannten sel-tenen Beteiligung der Koronarostien die begleitenden infarkttypischen EKG-Veränderungen.
Erkrankungen der Lunge und der Pleura
PneumothoraxEin 7 spontaner Pneumothorax tritt selten auf (etwa 7/100.000 Einwohner, bei Frauen 6-mal nied-riger), verstärkt bei Prädisposition wie starkem Nikotinkonsum, Lungenemphysem, COPD („chro-nic obstructive pulmonary disease“), Mukoviszidose, Marfan-Syndrom oder nach Trauma. Dabei sind Schmerzen nicht obligat, können aber scharf, stechend und typischerweise atemabhängig und mit Reizhusten verbunden sein. Bei zunehmender Tachykardie, Dyspnoe und Hypoxie muss an ei-nen Spannungspneumothorax (3–5% der Fälle) mit dem Risiko eines Kreislaufschocks gedacht wer-den. Wegweisend sind ein aufgehobenes Atemgeräusch und ein hypersonorer Klopfschall. Wichtig ist die Auskultation der apikalen Lungenbereiche.
Pleuritis/PneumonieIm Rahmen einer Pneumonie können bei einer entzündlichen Beteiligung der Pleura parietalis spitze, atemabhängige Thoraxschmerzen auftreten. Neben feinblasigen Rasselgeräuschen kann ein 7 atem-synchrones Reibegeräusch als Zeichen einer begleitenden Pleuritis auskultierbar sein.
LungentumorNeoplasien der Lunge verursachen kaum Thoraxschmerzen, Ausnahme ist das apikal lokalisier-te 7 Bronchialkarzinom (Pancoast-Tumor) mit Affektion des Plexus brachialis und Horner-Syn-drom.
7 Dyspnoe 7 Dyspnoe 7 Tachypnoe 7 Tachypnoe
In etwa 40% der Fälle mit gesicherter LAE liegt keine wegweisende Klink vor
In etwa 40% der Fälle mit gesicherter LAE liegt keine wegweisende Klink vor
7 Intimaeinriss 7 Intimaeinriss
Die Typ-B-Dissektion beschränkt sich auf die Aorta descendens und wird primär konservativ behandelt
Die Typ-B-Dissektion beschränkt sich auf die Aorta descendens und wird primär konservativ behandelt
Bei der Typ-A-Aortendissektion ist aufgrund der hohen Letalität eine notfallmäßige Operation indiziert
Bei der Typ-A-Aortendissektion ist aufgrund der hohen Letalität eine notfallmäßige Operation indiziert
Bei Aortendissektion fehlen die das ACS begleitenden infarkttypischen EKG-Veränderungen
Bei Aortendissektion fehlen die das ACS begleitenden infarkttypischen EKG-Veränderungen
7 Spontaner Pneumothorax7 Spontaner Pneumothorax
Die Auskultation der apikalen Lungenbereiche ist wichtigDie Auskultation der apikalen Lungenbereiche ist wichtig
7 Atemsynchrones Reibegeräusch7 Atemsynchrones Reibegeräusch
7 Bronchialkarzinom 7 Bronchialkarzinom
394 | Notfall + Rettungsmedizin 5 · 2009

CME
Erkrankungen des Gastrointestinaltrakts
RefluxösophagitisAufgrund der segmentalen Überlagerungen der sensorischen Afferenzen ist der Ösophagus bei ver-schiedenen entzündlichen und funktionellen Erkrankungsformen in der Lage, Angina-Pectoris-ähn-liche Symptome zu produzieren [14]. 7 Gastroösophagealer Reflux und 7 Motilitätsstörungen sind dabei führend. Für Ersteren ist die Säureregurgitation mit Sodbrennen (75%) typisch, verstärkt beim Vornüberbeugen oder im Liegen, Aufstoßen (60%) und Dysphagie (50%). Etwa 20% der Be-völkerung der westlichen Industrienationen sind hiervon betroffen [18].
Ösophagusspasmen/Nussknackerösophagus und ÖsophagusperforationIn etwa 20% der Fälle ohne Vorliegen einer KHK (koronare Herzkrankheit) sind Ösophagusspasmen die Ursache der Thoraxschmerzen.
Eine Ösophagusperforation, z. B. beim Boerhaave-Syndrom, ist selten, dann aber häufig mit Tho-raxschmerzen verbunden.
Ulkusleiden/perforation, Gallenkolik, PankreatitisWeitere gastrointestinale Ursachen für einen Thoraxschmerz können Ulzera, Gallenkoliken oder auch eine Pankreatitis sein.
DiagnostikNeben einem 7 pathologischen Untersuchungsbefund (vom leichten abdominellen Druckschmerz bis zur Abwehrspannung) werden die genannten Diagnosen laborchemisch und/oder mittels Sono-graphie, Endoskopie und evtl. CT (Computertomographie) gestellt.
Erkrankungen des Skeletts
Ein seltener Auslösefaktor für Thoraxschmerzen sind 7 spontane Rippenfrakturen (. Tab. 1), z. B. bei Tumor, schwerer Osteoporose, durch Keuchhusten oder körperlicher Belastung. Das Tietze-Syn-drom bezeichnet eine schmerzhafte Auftreibung des Rippen-Knorpel-Übergangs am Brustbein zur 2. und 3. Rippe. Die Diagnose kann durch den lokal schmerzhaften Tastbefund gestellt werden. 7 Interkostalneuralgien können durch Fehlbelastung verursacht werden und sind häufig bewe-gungs- und atemabhängig.
Funktionelle Ursachen/Sonstiges
Zu seltenen infektiösen Ursachen von Thoraxschmerzen zählen ein dermatombezogener thorakaler Herpes zoster oder die durch Coxsackie-B-Viren verursachte Bornholm-Erkrankung mit Pleurody-nie und ggf. auskultatorisch pleuralem Reibegeräusch.
Zu den funktionellen Ursachen gehört das 7 Roemheld-Syndrom mit Irritation des Herzens durch das Zwerchfell aufgrund einer Gasansammlung in Magen oder Darm und konsekutiven An-gina-Pectoris-ähnlichen Symptomen und Herzrhythmusstörungen (. Tab. 1).
Diagnostik
Klinischer Untersuchungsgang
Genutzt werden schwerpunktmäßig F Auskultation,F Palpation undF Perkussion.
Auskultatorisch lassen sich Herzgeräusche (Klappenfehler, 3. und 4. Herzton, Reibegeräusch bei Pe-rikarditis) sowie pulmonale Veränderungen (trockene und feuchte Rasselgeräusche, fehlendes Atem-geräusch), durch die Perkussion Dämpfungen des Atemgeräuschs (Infiltrate) oder seitendifferente Lungengrenzen (Pleuraerguss) feststellen. Das Abdomen wird palpatorisch auf eine umschriebene
7 Gastroösophagealer Reflux7 Gastroösophagealer Reflux7 Motilitätsstörung7 Motilitätsstörung
Die seltene Ösophagusperforation ist häufig mit Thoraxschmerzen verbunden
Die seltene Ösophagusperforation ist häufig mit Thoraxschmerzen verbunden
7 Pathologischer Untersuchungsbefund
7 Pathologischer Untersuchungsbefund
7 Spontane Rippenfraktur7 Spontane Rippenfraktur
7 Interkostalneuralgie7 Interkostalneuralgie
7 Roemheld-Syndrom7 Roemheld-Syndrom
395Notfall + Rettungsmedizin 5 · 2009 |

Druckdolenz oder Abwehrspannung sowie durch Aus-kultation auf Störungen der Peristaltik und perkutorisch auf Meteorismus oder Aszites untersucht.
Die gezielte apparative Diagnostik und der Einsatz von Biomarkern dienen dem Nachweis bzw. Ausschluss lebensbedrohlicher Erkrankungen, v. a. des akuten Ko-ronarsyndroms.
12AbleitungsEKG
Die entscheidende Gerätediagnostik bei Thorax-schmerz ist ein 12-Ableitungs-Ruhe-EKG zur sofor-tigen (<10 min) Diagnose des STEMI. Über mindestens 20 min persistierende ST-Hebungen sind beweisend für einen Infarkt. Sowohl bei einer instabilen Angina Pec-toris als auch bei einem NSTEMI können fluktuierende Repolarisationsstörungen auftreten. 7 ST-Streckensen-kungen ≥0,5 mm in mindestens 2 benachbarten Ablei-tungen sind verdächtig für ein ACS bei entsprechender Klinik. Eine Senkung ≥2 mm erhöht das Sterblichkeits-
risiko um das 6-fache [4]. Ein unauffälliges EKG schließt dagegen ein ACS nicht aus. Neben den Standardableitungen werden zusätzlich die rechtsventrikulären Ableitungen V3R und
V4R, daneben auch die linksventrikulären Ableitungen V7–9 zur Detektion einer Ischämie im Ver-sorgungsgebiet des R. circumflexus empfohlen [2]. Bei ubiquitären ST-Hebungen im EKG ist an ei-ne Peri-/Myokarditis zu denken.
Bildgebung
Bei Verdacht auf eine myokardiale Ischämie können mittels 7 Echokardiographie regionale Wand-bewegungsstörungen nachgewiesen werden. Die Kenntnis der systolischen Pumpfunktion des lin-ken Ventrikels ist von großer Bedeutung. Eine reduzierte Pumpfunktion geht mit erhöhter Morta-lität einher [22].
Andere kardiale Veränderung, z. B. ein Perikarderguss, Vitien, Hypertrophie, Dilatation oder um-schriebene LV-Dysfunktionen (LV: linker Ventrikel) wie bei Tako-Tsubo-Kardiomyopathie können ebenfalls gut differenziert werden. Bei einer LAE finden sich ein dilatierter rechter Ventrikel, eine pa-radoxe Septumbewegung und ein erhöhter pulmonalarterieller Druck.
Das Abdomen wird palpatorisch, auskultatorisch und perkutorisch untersucht
Das Abdomen wird palpatorisch, auskultatorisch und perkutorisch untersucht
Über mindestens 20 min persistierende ST-Hebungen sind beweisend für einen Infarkt
Über mindestens 20 min persistierende ST-Hebungen sind beweisend für einen Infarkt
7 ST-Streckensenkung7 ST-Streckensenkung
7 Echokardiographie 7 Echokardiographie
Eine reduzierte systolische Pumpfunktion des LV geht mit erhöhter Mortalität einher
Eine reduzierte systolische Pumpfunktion des LV geht mit erhöhter Mortalität einher
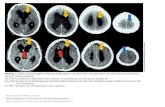
Abb. 1 8 Lungenarterienembolie mit massiver Rechtsherzbelastung: 39-jährige Frau, seit Wochen intermittierend Luftnot bei Belastung, am Aufnahmetag massive Dyspnoe und Brustschmerz, Rechtsherzbelastungszeichen im EKG und Echokardiogramm, im CT ausgeprägte Embolisierung beidseits (a) sowie massive Rechtsherzdilatation (b), nach sofortiger und komplikationsloser Lysetherapie Entlassung der Patientin nach 8 Tagen in klinisch stabilem Zu-stand mit Antikoagulation
Abb. 2 8 23-jähriger Patient mit im Sitzen am Computer plötzlich aufgetretenem stechendem und atemabhängigem Brustschmerz und Belas-tungsdyspnoe, klinischer Verdacht auf Pneumo-thorax links im Röntgenbild bestätigt
396 | Notfall + Rettungsmedizin 5 · 2009

CME
Die 7 Mehrzeilen-CT-Angiographie ist das Verfahren der Wahl bei Verdacht auf. LAE (. Abb. 1) und bei der Aortendissektion. Alternativ, aber belastender kann die transösophageale Echokardio-graphie eingesetzt werden.
Die einfache 7 Röntgenuntersuchung des Thorax hat für die Diagnostik des ACS, der LAE und der Aortendissektion keine zentrale Bedeutung. Dagegen können eine Pneumonie, eine Linksherz-dekompensation oder ein Pneumothorax (. Abb. 2) sicher nachgewiesen werden.
Biomarker
Die Differenzierung eines NSTEMI von einer instabilen Angina basiert auf dem Nachweis eines erhöhten 7 Troponin I oder T beim NSTEMI, die als Biomarker spezifischer und sensitiver sind als die CK (Kre-atinkinase) oder die CK-MB (Kreatinkinase vom Myokardtyp) [10]. Ein Anstieg der Biomarker findet sich frühestens 2–4 h nach Beschwerdebeginn. Hier läge ein Vorteil des Biomarkers 7 Myoglobin auf-grund des schnelleren Anstiegs (etwa 2 h) nach Ischämie mit im Vergleich zum Troponin höherer Sen-sitivität, aber dafür deutlich geringerer Spezifität für eine myokardiale Nekrose. Eine Troponinkontrol-le zum Ausschluss eines NSTEMI ist nach 6–12 h erforderlich. Die Halbwertszeiten von Troponin I und T betragen etwa 2–3 h. Aufgrund der langsamen Degradation des kontraktilen Apparates kann die Nor-malisierung des Wertes bis zu 14 Tage erfordern. 7 Falsch-positive Troponinwerte können bei den un-terschiedlichsten kardialen und nichtkardialen Erkrankungen auftreten (. Tab. 2, [1]).
D-Dimere sind ein wichtiger ergänzender Parameter bei der Diagnostik einer Lungenarterie-nembolie. Sie zeigen einen exzellenten negativ-prädiktiven Wert für das Vorliegen einer 7 Phle-bothrombose (Beinvenenthrombose und LAE gleichermaßen) [10].
Scoresysteme zur Risikostratifizierung für ACS und LAE
Unter Berücksichtigung des kurz- bis längerfristigen Auftretens gravierender Ereignisse im Kranken-haus und nach der Entlassung wurden v. a. im angelsächsischen Raum Scoresysteme zur Risikostra-tifizierung in der Notaufnahme etabliert und validiert, welche die Art und Dauer der Überwachung und die Intensität der Therapie festlegen.
7 Mehrzeilen-CT-Angiographie7 Mehrzeilen-CT-Angiographie
7 Röntgenuntersuchung 7 Röntgenuntersuchung
7 Troponin 7 Troponin
7 Myoglobin 7 Myoglobin
7 Falsch-positiver Troponinwert7 Falsch-positiver Troponinwert
7 Phlebothrombose 7 Phlebothrombose
Tab. 2 Ursachen für eine Troponinerhöhung. (Mod. nach [1])
Kardiale Erkrankungen und Interventionen Amyloidose
Kontusion
Herzchirurgischer Eingriff
Kardioversion und ICD-Schock
Verschluss eines Vorhofseptumdefekts
Vasospasmen
Dilatative Kardiomyopathie
Herzinsuffizienz
Hypertrophe Kardiomyopathie
Myokarditis
Perkutane Koronarintervention
Hochfrequenzablation
Supra- und ventrikuläre Tachykardie
Nichtkardiale Erkrankungen „critically ill“-Patienten
Hochdosischemotherapie
Pulmonale Hypertonie
Pulmonalarterienembolie
Nierenversagen
Subarachnoidalblutung
Sepsis und septischer Schock
Schlaganfall
Grand-Mal-Anfall
MarathonlaufICD implantierbarer Kardioverterdefibrillator
397Notfall + Rettungsmedizin 5 · 2009 |

Von Bedeutung sind v. a. die an großen Kollektiven validierten Scores, wie der 7 TIMI- („throm-bolysis in myocardial infarction“) und der GRACE-Score („global registry of acute coronary events“) ([3, 12], . Tab. 3, 4). Insbesondere Letzterer wurde bei der Neugestaltung der Leitlinien für ACS und NSTEMI als Klasse-I-B-Empfehlung übernommen [4] und aktuell hinsichtlich des prädiktiven Werts seiner Variablen bestätigt [21]. Aufgrund seiner komplexen Punktevergabe ist eine Computerunter-stützung notwendig. Hier kann auf einen im Internet hinterlegten Kalkulator zurückgegriffen wer-den (www.outcomes-umassmed.org/grace/).
7 TIMI-Score7 TIMI-Score
Tab. 4 GRACEScore (Punktverteilung variabela)
Alter [Jahre]
Herzfrequenz
Systolischer Blutdruck
Kreatinin [mg/dl]
Killip-Klasse I–IV
Herzstillstand bei Aufnahme
Erhöhte Herzenzyme
ST-Strecken-Veränderungen
Risikoeinschätzung für Tod/Myokardinfarkt nach 30 Tagen und 1 Jahr (aus [8]) bei NSTEMI
Punkte Risikoeinschätzung
<96 Niedriges Risiko
96–112 Mittleres Risiko
113–133 Hohes Risiko
>133 Sehr hohes RisikoNSTEMI Nicht-ST-Hebungsinfarktas. www.outcoms.umassmed.org
Tab. 5 WellsScore
Kriterium Punkte
Klinische Zeichen einer TVT 3,0
Andere Diagnose als LAE weniger wahrscheinlich 3,0
Herzfrequenz >100/min 1,5
Immobilisierung oder Operation <4 Wochen 1,5
Anamnestisch LAE oder TVT 1,5
Hämoptysen 1,0
Tumorerkrankung in Behandlung, in den letzten 6 Monaten oder palliativ 1,0
Score Mittlere Wahrscheinlichkeit für eine LAE [%]
Risikoeinschätzung
0–2 Punkte 3,6 Gering
3–6 Punkte 20,5 Mittel
>6 Punkte 66,7 HochLAE Lungenarterienembolie, TVT tiefe Venenthrombose, Beinvenenthrombose
Tab. 3 TIMIScore (jeder erfüllte Parameter erhält einen Punkt)
Alter ≥65 Jahre
≥3 Risikofaktoren für KHK
Einnahme von Aspirin
Bekannte KHK (Stenose ≥50%)
>1 Episode Ruheangina in <24 h
Erhöhte Herzenzyme
ST-Strecken-Veränderungen
Risikoeinschätzung für Tod/Myokardinfarkt nach 30 Tagen und 1 Jahr (aus [8]) bei NSTEMI
Punkte Risikoeinschätzung
0–2 Niedriges Risiko
3–4 Mittleres Risiko
5–7 Hohes RisikoKHK koronare Herzerkrankung, NSTEMI Nicht-ST-Hebungsinfarkt
398 | Notfall + Rettungsmedizin 5 · 2009

CME
Auch für die differenzialdiagnostisch bedeutende Diagnose Lungenarterienembolie existiert mit dem 7 Wells-Score (. Tab. 5) ein praktikables und in Kombination mit D-Dimeren validiertes Scoresystem [25]. Ein normaler prädiktiver Wert nach Verwendung des Wells-Scores und norma-le D-Dimere schließen eine Phlebothrombose mit hoher Wahrscheinlichkeit aus, ohne die Notwen-digkeit weiterer Diagnostik [17].
Fazit für die Praxis
Auch heute ist der Thoraxschmerz für den Notfallmediziner im präklinischen und klinischen Bereich wegen der möglichen negativen Konsequenzen für den Patienten im Falle einer falschen Einschätzung eine große Herausforderung. Ecksteine der Diagnostik bleiben die Anamnese, der klinische Untersuchungsbefund, das EKG und Laborparameter. Die Risikoscores zur Risikostratifizierung beim akuten Koronarsyndrom und der Lungenembolie sind mittlerweile gut validiert und sollten daher auch vermehrt in Notaufnahmen eingesetzt werden.
Korrespondierender AutorDr. M. KochInterdisziplinäre Rettungsstelle, Charité – Universitätsmedizin Berlin, Campus Benjamin FranklinHindenburgdamm 30, 12200 [email protected]
Interessenkonflikt. Der korrespondierende Autor gibt an, dass kein Interessenkonflikt besteht.
Literatur
7 Wells-Score7 Wells-Score
1. Ammann P, Pfisterer M, Fehr T et al (2004) Raised cardiac troponins. BMJ 328:1028–1029
2. Anderson JL, Adams CD, Antman EM et al (2007) ACC/AHA 2007 gui-delines for the management of pa-tients with unstable angina/non ST-elevation myocardial infarction: a re-port of the American College of Car-diology/American Heart Associa-tion Task Force on Practice Guide-lines (writing committee to revise the 2002 guidelines for the manage-ment of patients with unstable angi-na/non ST-elevation myocardial in-farction): developed in collaboration with the American College of Emer-gency Physicians, the Society for Car-diovascular Angiography and Inter-ventions, and the Society of Thora-cic Surgeons: endorsed by the Ame-rican Association of Cardiovascular and Pulmonary Rehabilitation and the Society for Academic Emergen-cy Medicine. Circulation 116:e148–e304
3. Antman EM, Cohen M, Bernink PJ et al (2000) The TIMI risk score for un-stable angina/non-ST elevation MI: a method for prognostication and therapeutic decision making. JAMA 284:835–842
4. Bassand JP, Hamm CW, Ardissino D et al (2007) Guidelines for the dia-gnosis and treatment of non-ST-seg-ment elevation acute coronary syn-dromes. Eur Heart J 28:1598–1660
5. Billing A, Helmberger T, Boekstegers P et al (2001) Die akute Aortendis-sektion. Notfall Rettungsmed 4:320–326
6. Canto JG, Fincher C, Kiefe CI et al (2002) Atypical presentations among medicare beneficiaries with uns-table angina pectoris. Am J Cardiol 90:248–253
7. Christenson J, Innes G, McKnight D et al (2004) Safety and efficiency of emergency department assessment of chest discomfort. CMAJ 170:1803–1807
8. De Araujo Goncalves P, Ferreira J, Aguiar C et al (2005) TIMI, PURSUIT, and GRACE risk scores: sustained prognostic value and interaction with revascularization in NSTE-ACS. Eur Heart J 26:865–872
9. Erhardt L, Herlitz J, Bossaert L et al (2002) Task force on the manage-ment of chest pain. Eur Heart J 23:1153–1176
10. European Society of Cardiology/American College of Cardiology Committee (2000) Myocardial infarc-tion redefined – a consensus docu-ment of the joint European Society of Cardiology/American College of Cardiology Committee for the rede-finition of myocardial infarction. Eur Heart J 21:1502–1513
11. Fancher TL, White RH, Kravitz RL (2004) Combined use of rapid D-di-mer testing and estimation of clinical probability in the diagnosis of deep vein thrombosis: systematic review. BMJ 329:821
12. Granger CB, Goldberg RJ, Dabbous O et al (2003) Predictors of hospi-tal mortality in the global registry of acute coronary events. Arch Intern Med 163:2345–2353
13. Hagan PG, Nienaber CA, Isselba-cher EM et al (2000) The Internatio-nal Registry of Acute Aortic Dissec-tion (IRAD): new insights into an old disease. JAMA 283:897–903
14. Hick DG, Morrison JF, Casey JF et al (1992) Oesophageal motility, luminal pH, and electrocardiographic-ST seg-ment analysis during spontaneous episodes of angina like chest pain. Gut 33:79–86
15. Karlson BW, Herlitz J, Pettersson P et al (1991) Patients admitted to the emergency room with symptoms in-dicative of acute myocardial infarc-tion. J Intern Med 230:251–258
16. Knockaert DC, Buntinx F, Stoens N et al (2002) Chest pain in the emergen-cy department: the broad spectrum of causes. Eur J Emerg Med 9:25–30
17. Ljungqvist M, Soderberg M, Moritz P et al (2008) Evaluation of Wells score and repeated D-dimer in diagnosing venous thromboembolism. Eur J In-tern Med 19:285–288
18. Malagelada JR (2004) Review article: supra-oesophageal manifestations of gastro-oesophageal reflux di-sease. Aliment Pharmacol Ther [Sup-pl 1] 19:43–48
19. Masotti L, Ray P, Righini M et al (2008) Pulmonary embolism in the elderly: a review on clinical, instru-mental and laboratory presentation. Vasc Health Risk Manag 4:629–636
20. Meignan M, Rosso J, Gauthier H et al (2000) Systematic lung scans reveal a high frequency of silent pulmonary embolism in patients with proximal deep venous thrombosis. Arch Intern Med 160:159–164
21. Pieper KS, Gore JM, FitzGerald G et al (2009) Validity of a risk-prediction tool for hospital mortality: the glo-bal registry of acute coronary events. Am Heart J 157:1097–1105
22. Sabia P, Afrookteh A, Touchstone DA et al (1991) Value of regional wall motion abnormality in the emergen-cy room diagnosis of acute myocar-dial infarction. A prospective study using two-dimensional echocardio-graphy. Circulation 84:I85–I92
23. Schultheiss HP, Noutsias M, Kuhl U et al (2005) Cardiomyopathies. I: Classi-fication of cardiomyopathies – dila-ted cardiomyopathy. Internist (Berl) 46:1245–1257
24. Stein PD, Henry JW (1997) Clinical characteristics of patients with acute pulmonary embolism stratified ac-cording to their presenting syndro-mes. Chest 112:974–979
25. Wells PS, Anderson DR, Rodger M et al (2000) Derivation of a simple clini-cal model to categorize patients pro-bability of pulmonary embolism: in-creasing the models utility with the SimpliRED D-dimer. Thromb Hae-most 83:416–420
399Notfall + Rettungsmedizin 5 · 2009 |

D
CME-Fragebogen
Welche der folgenden Aussa-gen zum Spontanpneumotho-rax ist richtig? Der Spontanpneumothorax
tritt bei Männern häufiger als bei Frauen auf.
Der Spontanpneumothorax ist an einem feinblasigen distalen Rasselgeräusch der Lunge er-kennbar.
Der Spontanpneumothorax ist bei prädisponierenden Erkran-kungen wie COPD („chronic obstructive pulmonary disease“) häufiger.
Der Spontanpneumothorax tritt obligat verbunden mit Luftnot auf.
Der Spontanpneumothorax ist durch typische retrosternale Schmerzen gekennzeichnet.
Der Anteil von Patienten, die eine Rettungsstelle/Notauf-nahme wegen kardial be-dingter Thoraxschmerzen auf-suchen, beträgt etwa … 10–20%. 21–30%. 31–50%. 51–70%. 71–90%.
Unter dem Begriff Dressler-Syndrom versteht man … Ein Begleitphänomen bei
Pneumonie. Eine Postinfarktperikarditis. Eine infektiöse Erkrankung der
Lunge. Schmerzen des Sternums am
Rippen-Knorpel-Übergang der 1.–3. Rippe.
Die Kombination aus Aorten-aneurysma und Karotisstenose.
Eine Pleuritis kann durch wel-chen der folgenden Befunde gekennzeichnet sein? Atemabhängiger Schmerz. Dumpfer Schmerz durch ei-
ne Infiltration des Lungen-gewebes.
Postprandiale Beschwerden-verstärkung.
Typische EKG-Veränderungen (Elektrokardiogramm).
Hypersonorer Klopfschall der Lunge.
Bei einem 71-jährigen Patient besteht bei thorakoabdomi-nellen Schmerzen der Verdacht auf eine Aortendissektion. Die Diagnose wird am schnellsten und sichersten gestellt durch … Ein transthorakales Echo-
kardiogramm. Eine transösophageale Echo-
kardiographie. Eine computertomogra-
phische Angiographie. Eine Sonographie des Abdo-
mens. Ein 12-Ableitungs-EKG (Elek-
trokardiogramm).
Welche der folgenden Aussa-gen zu kardialen Biomarker trifft zu? Sie dienen zur Differenzierung
zwischen NSTEMI (Nicht-ST-Hebungsinfarkt) und instabiler Angina.
Sie steigen 30 min nach einem kardialen Ereignis an.
Sie haben als sensitivsten Ver-treter das Troponin.
Sie sind spezifisch für einen Myokardinfarkt.
Sie haben alle eine zeitlich ver-gleichbare Kinetik.
Welche der folgenden Aussa-gen zum Wells-Score ist richtig? Mit dem Wells-Score lässt sich
eine Risikoeinschätzung für das Vorliegen eines ACS (aku-tes Koronarsyndrom) vorneh-men.
Mit dem Wells-Score lässt sich eine Risikoeinschätzung für das Vorliegen einer Lungen-embolie vornehmen.
Mit dem Wells-Score lässt sich eine Risikoeinschätzung für das Vorliegen einer Aorten-dissektion vornehmen.
Der Wells-Score beinhaltet Va-riablen aus Anamnese, Labor-parametern und EKG-Verände-rungen (Elektrokardiogramm).
Der Wells-Score dient der Be-urteilung regionaler Wand-bewegungsstörungen in der Echokardiographie.
Welche der Aussagen ist rich-tig? Bei einem 55-jährigen Pati-enten, der mit Brustschmerzen eine Notaufnahme aufsucht, … Schließt ein unauffälliges EKG
ein akutes Koronarsyndrom aus.
Ist die erste diagnostische Maßnahme eine Röntgenun-tersuchung des Thorax.
Kann bereits die Anamnese in Verbindung mit dem Untersu-chungsstatus viele Diagnosen ausschließen.
Ist ein transösophageales Her-zechokardiogramm Goldstan-dard beim Verdacht auf akute Herzinsuffizienz.
Kann die körperliche Untersu-chung ein akutes Koronarsyn-drom ausschließen.
Bei einem 75-jährigen Patient mit bekanntem Hypertonus, der mit akut einsetzenden Tho-raxschmerzen in die Notauf-nahme kam, treten im Moment der Aufnahme plötzliche neu-rologische Ausfälle auf. Welche der folgenden Diagnosen ist am wahrscheinlichsten? Ösophagusperforation. Akute Myokarditis. Bornholm-Erkrankung. Tietze-Syndrom. Aortendissektion Typ A.
Welche der Aussagen zur Re-fluxerkrankung ist richtig? Sie geht meist mit Durchfall
einher. Sie ist mit etwa 5% in den eu-
ropäischen Ländern vertreten. Sie ist klinisch von der kardi-
alen Angina Pectoris klar abzugrenzen.
Sie mit einer im Liegen progre-dienten Problematik verbun-den.
Sie ist mit ST-Senkungen >2 mm im EKG (Elektrokardio-gramm) verbunden.
Diese Fortbildungseinheit ist 12 Monate auf CME.springer.de verfügbar.Den genauen Einsendeschluss erfahren Sie unter CME.springer.de
Mitmachen und CMEPunkte sichern durch die Beantwortung der Fragen im Internet unter CME.springer.de/notfallmedizin
400 | Notfall + Rettungsmedizin 5 · 2009
Bitte beachten Sie: F Antwortmöglichkeit nur online unter: CME.springer.de F Die Frage-Antwort-Kombinationen werden online individuell zusammengestellt. F Es ist immer nur eine Antwort möglich.
Hinweis für Leser aus ÖsterreichGemäß dem Diplom-Fortbildungs-Programm (DFP) der Österreichischen Ärztekammer werden die auf CME.springer.de erworbenen CME-Punkte hierfür 1:1 als fachspezifische Fortbildung anerkannt.