SURPRISE - ruegg-cheminee.com · SURPRISE Montage- und Bedienungsanleitung _____ 6 Montageanleitung
2506-Mi S-Ruegg Epilepsie - Universitätsspital Basel · Was wirklich passiert ist… «Mein Mann...
Transcript of 2506-Mi S-Ruegg Epilepsie - Universitätsspital Basel · Was wirklich passiert ist… «Mein Mann...
Programm • Was interessiert Sie als Internist? - Diagnose – gar nicht so einfach…
- Ist Epilepsie überhaupt relevant (häufig & die Lebensqualität beeinflussend?)
- Epidemiologie
- Was tun beim ersten Anfall?
- Epilepsie muss man nicht behandeln – oder doch?
- Epilepsie und Fahren….
- Altersepilepsie und Aufhören mit der Behandlung
• Zusammenfassung
Diagnose - gar nicht so einfach…. Fallvignette 1: • Nachtdienst • 23:30 Uhr Stroke-Alarm: • 58-jähriger Pat. mit Hemiplegie links • Frau rief Sanität vor 30 Min. • bei Eintreffen Rettung in der Wohnung Pat. hemiplegisch und aphasisch • Pat. unverändert im Schockraum
Ihr nächster Schritt:
A. CT nativ, dann Lyse B. CT mit Angiogramm und Perfusionmessung, dann Lyse C. MRI mit Angiogramm D. Sie fragen Frau, was sie beobachtet hat E. Sie untersuchen den Patienten
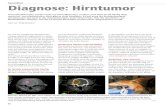
Was wirklich passiert ist…
«Mein Mann hat doch einen Hirntumor. Er hatte wieder einen schweren Anfall und als er nicht wie üblich rasch zu sich kam, bekam ich Angst und rief die Sanität»
Ihr nächster Schritt: A. CT nativ, dann Lyse B. CT mit Angiogramm und Perfusionmessung, dann Lyse C. MRI mit Angiogramm D. Sie fragen Frau, was sie beobachtet hat E. Sie untersuchen den Patienten
Epilepsie – Diagnosestellung = Puzzle
mindestens zwei unprovozierte epileptische Anfälle
Ausschluss anderer
Diagnosen
(Fremd-) Anamnese Liquoruntersuchung
Lumbalpunktion genetische Untersuchungen
neurologische Untersuchung
Epilepsie-Diagnose ist ein INDIZIEN-PROZESS
Anfallsbeobachtung (Semiologie)
• (repetitive) EEG • Schlafentzugs-EEG • Langzeit-EEG: • 24h-EEG • Video-Monitoring
E E G
• CT • MRI/(fMRI) • (PET/SPECT) • (MEG)
Bildgebung
Epilepsie - Epidemiologie • EPILEPSIE ist häufig:
Prävalenz: ca. 8 (5-10)/ 1000 in CH: 60-70‘000 Epilepsie-Patienten
• epileptische Anfälle sind noch häufiger !: Lifetime-Inzidenz: 7-8 (5-10) %
Fallvignette - II Sie sind in Ihrer Praxis:
24-jähriger Werbefachmann kommt zu Ihnen und berichtet, dass er zunehmend (so alle 1-2 Wochen) „komische“ Episoden habe, bei denen er plötzlich einen ganz seltsamen Geruch in der Nase habe, dann würde die Welt wie wegtreten und er habe dann das Gefühl, als erlebe er etwas wieder, was er eigentlich noch gar nie erlebt habe. Vorgestern sei nun etwas ganz merkwürdiges geschehen: er hätte in der Küche einen Milchshake zubereiten wollen und danach habe er sich plötzlich auf dem Sofa wiedergefunden. Er hätte langsam Angst, er beginne zu spinnen. Bis vor einem Jahr habe er recht regelmäßig Cannabis geraucht und auch ein paar mal Ecstasy oder Koks eingeworfen; jetzt rauche er ca. ein halbes Päckli, trinke am Wochenende mäßig Alkohol (2-3 Bier). Keine Medikamente. Lebt mit seiner Freundin zusammen. Die Familien- und persönliche Anamnese sind bland. Der internistische und neurologische Status ist vollkommen normal. Labor und Tox-Screen sind ohne pathologische Werte.
Frage
Ihre vordringlichste Verdachtsdiagnose lautet: A beginnende Psychose B Gamma-Hydroxy-Buttersäure-Einnahme C Frontallappen-Epilepsie D Absencen-Epilepsie E Temporallappenepilepsie
Welcher weitere Untersuchungsgang ist in dieser klinischen Situation sinnvoll? A CT-Schädel/ EEG/ MRI B CT-Schädel mit CT-Angiographie/ EEG/Lumbalpunktion C EEG/ psychiatrisches Konsil/ Schädel-MRI D EEG/ MRI/ Lumbalpunktion E EEG/ Lumbalpunktion/ CT-Schädel mit Kontrastmittel
Frage
Ihre vordringlichste Verdachtsdiagnose lautet: A beginnende Psychose B Gamma-Hydroxy-Buttersäure-Einnahme C Frontallappen-Epilepsie D Absencen-Epilepsie E Temporallappenepilepsie
Welche Therapie ist am ehesten geeignet, nachdem die veranlassten Untersuchungen Ihre Verdachts-diagnose bestätigt hat? A Lorazepam B Acyclovir C Valproinsäure D Lamotrigin E Quietiapin
Frage Welcher weitere Untersuchungsgang ist in dieser klinischen Situation sinnvoll? A CT-Schädel/ EEG/ MRI B CT-Schädel mit CT-Angiographie/ EEG/Lumbalpunktion C EEG/ psychiatrisches Konsil/ Schädel-MRI D EEG/ MRI/ Lumbalpunktion E EEG/ Lumbalpunktion/ CT-Schädel mit Kontrastmittel
D Lamotrigin
Was tun nach vermutetem Anfall? • Anamnese: keine bisherigen Anfälle; kein Kopfanprall • Neurostatus: normal • EKG: normal • Labor (v.a. BZ, Elektrolyte); TOX-SCREEN; wenn normal und
keine orale Antikoagulation/ kein Kopfanprall
DANN • KEIN CT ! • Entlassung • sozial:
– Aufklärung vor Zeugen: mind. 12 Monate KEINE Fahreignung – wenn möglich keine Schichtarbeit – keine Arbeit/ Hobbies an gefährlichen Maschinen/ mit Absturz-/
Ertrinkungs-Gefahr
Was tun nach vermutetem Anfall ?
• ambulantes EEG, wenn möglich innert 7-14 Tagen • MRT (sinnvoll nach EEG, da dieses zB einen Fokus
anzeigen kann, nach dem im MRI gezielt gesucht werden kann)
• neurologische Nachkontrolle: Therapieentscheid (ja/
nein, wenn ja: womit)
Epilepsie – Basisprinzipien Behandlungsentscheid
• Behandlung erwägen: - Sicherheitsbedürfnis des Patienten
• Beruf/ Autofahren • Hobby (zB Tauchen/ Schwimmen/
Klettern) - Erstanfall mit gravierenden Folgen - bekannte Ursache
• Tumor • Stroke • degenerative Erkrankung
- generalisierter tonisch-klonischer Anfall
- abnormales EEG/neurol. Ausfälle
• zurückhaltend mit Behandlung: - provozierter Anfall
• Alkohol-Entzug • Medikamente • Drogen/ Intoxikationen • Schlafentzug
- Begleiterkrankungen: • Leber/ Nieren/ Blut
- partiell-einfacher Anfall - Anfall im Schlaf/ - normales EEG/ normaler
Neurostatus - unbekannte Ursache
Zusammenfassung Behandlung nach erstem Anfall: JA/NEIN ?
Epilepsie-Behandlung: Frage - 3
Antiepileptika sind bei Epilepsie zur Verhinderung von Anfällen (ausgedrückt in «numbers needed to treat» (NNT)): A viel weniger wirksam B weniger wirksam C gleich wirksam D wirksamer E viel wirksamer
als ASS zur Verhinderung eines Schlaganfalls
Epilepsie – Behandlungserfolg
ungefähr 25 % aller Epilepsiepatienten
werden nicht anfallsfrei
Verhalten (Schlaf, Drogen, Vermeiden von Auslösern)
ca. 50% werden mit einem Medikament
anfallsfrei (NNT: = 2)
weitere 20% werden mit mehreren (2-4)
Medikamenten anfallsfrei (NNT: 1.5)
andere Methoden**
**Chirurgie (3%)/ tiefe Hirnstimulation (1%)/ ketogene Diät (1%)
*ASS für Stroke-Rezidiv-Prophylaxe: NNT: 112
aktuelle Antiepileptika
Benzodiazepine Barbiturate
Lorazepam Clonazepam
Clobazam
(Midazolam) Diazepam
Phenobarbital Primidon
(Barbexaclon) (Thiopental)
(Propofol)
Phenytoin
Carbamazepin
Ethosuximid
Valproinsäure
Sulthiam
Vigabatrin
Lamotrigin
Topiramat
Gabapentin
Tiagabin Oxcarbazepin Levetiracetam
Pregabalin Zonisamid
Felbamat Lacosamid bis 2014 Eslicarbazepin
Rufinamid Stiripentol Perampanel Retigabin
Epilepsiebehandlung - I
• Epilepsie-Behandlung: – seltenst akut: ein epileptischer Anfall benötigt meist KEINE
AKUT-BEHANDLUNG – meist PROPHYLAKTISCH
• nach Art der Epilepsie-Syndrome – primär generalisiert:
• Valproat, Lamotrigin, Levetiracetam • Topiramat, Zonisamid, Phenobarbital • KEIN Carbamazepin oder Phenytoin (verschlimmern!!)
– fokal: alle Medikamente: • Lamotrigin, Levetiracetam, Oxcarbazepin (Carbamazepin) • Zonisamid, Lacosamid*, Valproat, Topiramat • (Pregabalin*, Perampanel*, Retigabin*, Phenytoin, Phenobarbital)
* als Monotherapie noch nicht zugelassen
Epilepsiebehandlung - II
• Medikation: - sog. „alte“ und „neue“ Medikamente sind GLEICH WIRKSAM - „neue“ Mediakmente:
• haben weniger Nebenwirkungen (ausser *) • haben weniger Interaktionen • sind (zum Teil massiv) teurer
- „alte“ Medikamente: Phenobarbital, Carbamazepin, Phenyotin, Valporat, (Sulthiam, Ethosuximid)
- „neue“ Medikamente: Lamotrigin, Levetiracetam, Topiramat, Zonisamid, Gabapentin, Pregabalin, Lacosamid, Retigabin, Perampanel, Tiagabin, Rufinamid, Stiripentol, Vigabatrin*, Felbamat*
Antiepileptika: wann welche Laborkontrollen?
• Blutbild: - Carbamazepin (Leukopenie, Anämie) - Valproat (Thrombozytopenie/ Leukopenie)
• Leber: - Phenytoin/ Carbamazepin/ Valproat
• Niere: - Gabapentin/ Pregabalin: 99.9% unverändert renal
ausgeschieden: cave Niereninsuffizienz - Levetiracetam: 70 % unverändert renal ausgeschieden
• Knochen: Osteopenie/-porosegefahr bei: - Carbamazepin/ Phenytoin/Valproat/Phenobarbital
Antiepileptika: wann welche Laborkontrollen?
• Indiziert bei:
- Verdacht auf Malcompliance
- Nachweis Compliance im Rahmen der Fahreignungsabklärung
- Schnellaufsättigungen im Rahmen von Akut-/ Intensiv-Situationen
- Schwangerschaftsmonitoring • vor Schwangerschaft („Basis-Wert“) • während Schwangerschaft:
- 3., 6., 7., 8., 9. Monat, bei Geburtsbeginn
• nach Schwangerschaft: - Tag 3, 7, 14, 21, 28 postpartal
Frage - 4
Welche Aussage ist richtig: A der Einsatz von Generika ist bei Antiepileptika völlig problemlos B der Einsatz von Generika ist bei Antiepileptika grundsätzlich nicht erlaubt C bei einer einmal begonnen erfolgreichen Therapie sollte nicht auf ein anderes Präparat (Original oder Generika) gewechselt werden D ein Generikum muss eine Bioaequivalenz von 100% +/- 5% aufweisen E Studien beweisen, dass der Einsatz von Antiepileptika-Generika zu einer deutlichen Kosteneinsparung führen
Antiepileptika und Generika - I
• Einsatz von Generika problemlos: - Neueinstellung einer Epilepsie - Behandlung einer bisher therapieresistenten Epilepsie (= bei fortbestehenden Anfällen)
• bei gut behandelter Epilepsie (=bei Anfallsfreiheit): - kein Präparate-Wechsel !!:
• weder von: - Originalpräparat zu Generikum - Generikum zu Originalpräparat - Generikum zu Generikum
Rüegg et al. SAeZ 2011; 92: 1909-11.
Antiepileptika und Generika - II
• Gründe:
– oft ist es sehr schwierig, eine Epilepsie überhaupt gut einzustellen
– gesetzlich zugelassene Bioäquivalenzspanne (80-125%) kann zu erheblichen Veränderungen führen:
• Abnahme der AUC von bis zu 36 % • Zunahme der AUC von bis zu 56%
– Antiepileptika weisen oft eine geringe therapeutische Breite auf
– solche Veränderungen der AUC bergen die Gefahr von: • Durchbruchsanfällen • Intoxikationen
Rüegg et al. SAeZ 2011; 92: 1909-11.
Antiepileptika und Generika - III
• Gründe: - epileptische Anfälle können sehr unangenehm (schmerzhaft,
bloss stellend etc.) sein
- ein einziger epileptischer „Durchbruchs-“Anfall kann katastrophale bio-psycho-soziale Folgen haben:
• bleibende Behinderung nach anfallsbedingtem Unfall • Verlust der Fahreignung mit ev. Verlust des Arbeitsplatzes und
allen Folgen, die dies auf den Pat. und seine Familie und sein Beziehungsnetz haben kann
Rüegg et al. SAeZ 2011; 92: 1909-11.
Antiepileptika und Generika - IV
• Studien zeigen denn auch:
- 6-10-fach erhöhte „switch-back-Rate (d.h., 20-40% der Pat. kehren wieder zum Ursprungspräprat zurück)1-3
- vermehrt zusätzliches Antiepileptikum zur Anfallskontrolle notwendig1,2,4
- höhere Rate von Arzt- und Notfallbesuchen wegen Durchbruchsanfällen und Intoxikationen2,3,5-7
- verlängerte Hospitalisationsdauer2,5,6
- höheres Risiko für ein Schädel-Hirn-Trauma oder eine Fraktur8
- höhere gesamtökonomische Kosten als bei den mit Originalpräparaten behandelten Pat.9
1Andermann et al. Epilepsia 2007; 48: 464-9.; 2LeLorier et al. Neurology 2008; 70: 2179-86.; 3Chaluvadi et al. Epilepsia 2011; 52: 810-5.; 4Erickson et al. Epilepsia 2011; 52: 1365-71.; 5Zachry et al. Epilepsia 2009; 50: 493-500.; 6Labiner et al. Neurology 2010; 74: 1566-74.; 7Fitzgerald et al. Ann Pharmacother 2011; 45: e27.; 8Duh et al. Neurology 2009; 72: 2122-9.; 9Helmers et al. Epilepsy Behav 2010; 18: 437-44.
Frage - 4
Welche Aussage ist richtig: A der Einsatz von Generika ist bei Antiepileptika völlig problemlos B der Einsatz von Generika ist bei Antiepileptika grundsätzlich nicht erlaubt C bei einer einmal begonnen erfolgreichen Therapie sollte nicht auf ein anderes Präparat (Original oder Generika) gewechselt werden D ein Generikum muss eine Bioaequivalenz von 100% +/- 5% aufweisen E Studien beweisen, dass der Einsatz von Antiepileptika-Generika zu einer deutlichen Kosteneinsparung führen
Epilepsie und Fahreignung • Fahreignung: aufgehoben bei:
– 1. provozierter Anfall: mind. 2 Monate – 1. unprovozierter Anfall: mind. 6 Monate – 2. – x. Anfall: mind. 1 Jahr – für Lastwagen-, Taxi-, Busfahrer etc. andere Regeln
• Erteilung oder Beurteilung im Auftrag von Strassen-Verkehrämtern der Fahreignung bei Epileptikern ist Aufgabe der Neurologin/des Neurologen
• Bedingungen: jährliche Kontrollen – Anfallsfreiheit (nicht objektivierbar….) – Medikamenten-Adherence-Nachweis durch Spiegelbestimmung
(„objektivierbar“) – EEG „mit der Fahreignung vereinbar“ (eher subjektiv…)
Epilepsie im Alter - I • Brief HA:
«…bei Frau Müller war im Sept. 2010 eine Epilepsie festgestellt worden (s. AB NFS). Sie ist seither mit Lamotrigin behandelt und hatte nie mehr einen Anfall. Als Hauptprobleme bestehen bei ihr ein metabolisches Syndrom mit DM Typ-II, Kardio-, Nephropathie; zusätzlich COPD II, eine depressive Verstimmung, eine dementielle Entwicklung sowie eine chron. Obstipation. Aktuelle Medikation:
- ASS 100 1 – 0 – 0 - Nebivolol 1 – 0 – 0 - Candesartan 1 – 0 – 0 - Torasemid 1 – 0 – 0 - Amlodipin 1 – 0 – 0 - Metformin 1 – 0 – 1 - Sitagliptin 1 – 0 – 0 - Allopurinol 1 – 0 – 0 - Escitaloparm 1 – 0 – 0 - Quetiapin 0 – 0 – 1 - Zolpidem 0 – 0 – ½ - Lamotrigin 1 – 0 – 0 - Tiotropium 1 – 0 – 0 - Fluticason 1 – 0 – 1 - Laxoberon 0 – 0 – 1 - Metamucil 1 – 1 – 1 -
.. die Pat. ist der Auffassung, dass sie zu viele Medikamente einnehmen muss und fragt nach einer Reduktion. Nachdem die Pat. jetzt über 3 Jahre anfallsfrei gewesen ist, stellt sich die Frage, ob das Lamotrigin nicht wieder ausgeschlichen werden kann. Vielleicht sollte man zuerst ein EEG machen? Die Pat. erwartet Ihr Aufgebot. Mit bestem Dank und freundlichen G.…»
Welche Antwort ist richtig: A bei Betagten kann problemlos nach 3 J. Anfallsfreiheit das Antiepileptikum ausgeschlichen werden
B Epilepsie im Alter ist nur sehr schlecht zu behandeln und Antiepileptika verursachen nur Nebenwirkungen
C das Anfalls-Rezidiv-Risiko beim unbehandelten Betagten beträgt 80-90% innerhalb der nächsten zwei Jahre
D epileptische Anfälle beim Betagten sind eine grosse Ausnahme und viel seltener als bei Jungen
E epileptische Anfälle beim Betagten sind meist tonisch-klonisch und daher leicht zu diagnostizieren
Frage - 5
Epilepsie im Alter - II
• Epidemiologie im Alter: – ab dem 60.Lebensjahr Inzidenz und Prävalenz jede Dekade
sich verdoppelnd – höchste Prävalenz: > 80-jährige: 3-4 % (40-jährige: ca. 0.6
% !)
• andere Manifestation: – im Alter: > die Hälfte aller Anfälle sind NICHT-
KONVULSIV, «still»!! = Innehalten beim Reden, fehlende Reaktion auf Ansprache, kurze Parese der Gesichtsmuskulatur, Automatismen um den Mund herum: oft als «Aussetzer» missinterpretiert!
Epilepsie im Alter - III
• Behandlungsbeginn/ -abbruch? – schon nach 1. Anfall (Wiederholungsrisiko ohne Therapie in
den nächsten 2 Jahren: ca. 90%!); cave: Stürze, Unfälle bei Betagten
Warum sind epileptische Anfälle im Alter besonders gefährlich?
verringerte Kompensations- mechanismen
Stürze
Hämatome (v.a intrakraniell)
Frakturen
Komplikationen
Institutionalisierung Operation
hohes Anfalls-
wiederholungs- risiko
im Alter: bis zu
80-90%
Epilepsie im Alter - IV
• Behandlungsbeginn/ -abbruch? – schon nach 1. Anfall (Wiederholungsrisiko ohne Therapie in
den nächsten 2 Jahren: ca. 90%!); cave: Stürze, Unfälle bei Betagten
– in der Regel NICHT AUFHÖREN (Hirn wird im Alter nicht «gesünder»)
Epilepsie im Alter - V
• wie behandeln? – Epilepsietherapie bei älteren Menschen ausserordentlich
anspruchsvoll: • leiden an vielen Erkrankungen gleichzeitig (Polymorbidität) • erhalten dementsprechend viele Medikamente (Polypragmasie) • grosses Potential für Interaktionen !! • Organminderfunktionen: Gefahr von Intoxikationen und
Nebenwirkungen – Mittel der Wahl: Lamotrigin/ (Levetiracetam)/ ((Lacosamid))*
Medikament & Dosis individuell anpassen !
*noch nicht als Monotherapie zugelassen (für 2015/16 erwartet)
Welche Antwort ist richtig: A bei Betagten kann problemlos nach 3 J. Anfallsfreiheit das Antiepileptikum ausgeschlichen werden
B Epilepsie im Alter ist nur sehr schlecht zu behandeln und Antiepileptika verursachen nur Nebenwirkungen
C das Anfalls-Rezidiv-Risiko beim unbehandelten Betagten beträgt 80-90% innerhalb der nächsten zwei Jahre
D epileptische Anfälle beim Betagten sind eine grosse Ausnahme und viel seltener als bei Jungen
E epileptische Anfälle beim Betagten sind meist tonisch-klonisch und daher leicht zu diagnostizieren
Frage - 5
Zusammenfassung - I
• Epilepsie ist häufig und bio-psycho-sozial relevant (alle Altersgruppen; ca. 70’000 Pat.)
• die Diagnose wird hauptsächlich durch die (Fremd-)Anamnese und Anfallsbeobachtung gestellt, gleicht also einem Indizienprozess
• Abklärung: ANAMNESE, EEG, MRI, Neurologin/Neurologe
• Epilepsie ist verhältnismässig gut behandelbar: 75% werden anfallsfrei
Zusammenfassung - II
• bei einer erfolgreichen Antiepileptikatherapie sollten keine Präparatewechsel vorgenommen werden (weder Original->Generika noch Generika->Generika noch Generika->Original)
• anfallsfreie EpileptikerInnen dürfen mit nach einer gewissen Beobachtungszeit und minimen Auflagen wieder Auto fahren
• die Fahreignung erteilt Neurologin/ Neurologe
• Epilepsie im Alter: - ist häufig (ca. 4% bei den über 80-Jährigen!) - leicht behandelbar (> 90% mit Monotherapie anfallsfrei !!) - Behandlung allermeistens lebenslänglich notwendig
Epilepsie und Fahrtauglichkeit Fall 7
• Parasomnie • Epilepsie
• psychogene Anfälle • REM-Schlaf-Störung
• unbedingt • keine klare Indikation
• nur wenn Pat. Auto fährt • nur wenn Pat. dies wünscht
Diagnose ? :
• nein, sicher nicht solange er Anfälle hat • ja, unter bestimmten Bedingungen
• Fahrkarenz 1 Jahr • Fahrkarenz 6 Monate
• nur wenn er Medikamente einimmt
Therapie ? :
Fahrtauglichkeit ? :
Thank you ! so much for
your attention!
Herzlichen Dank für Ihre Aufmerksamkeit !
der Anfall – wie abklären ?
epileptisch ? nicht-epileptisch ?
Anfall
synkopal nicht-synkopal
neurokardiogen (vasovagal)
• Anamnese • Untersuchung • Schellong-Test • Tilt-table
kardial (rhythmogen)
• Anamn./Unt. • EKG • Herz-Echo • 24-h-EKG • R-Test • Ergometrie • loop-recorder
hypoglykäm (endokrin)
• Anamnese • Untersuch. • Nü-BZ • Glucose-Toleranz • (HbA1c)
dissoziativ (psychogen)
• Anamnese • Untersuch. • Beobachtung • „Risiko-Faktoren“
Der erste Anfall (<2’): ein Algorithmus Pat. unauffällig Pat. benommen
(postiktal)
Pat. kommt 3 Tage später
• Anamneseerhebung • Status • Labor (Elektrolyte,Glc,K,CRP, Tox-Screen)/EKG
• interiktales (> 7 Tage) EEG • elektives MRI • Therapie-Entscheid • Psychosoziales:
- Familie/Beruf/Hobbies - Fahrtauglichkeit
ambulante neurologische Abklärung
Entlassung nach Hause
• falls in Praxis: auf NFS; • dort: • Anamnese/Status • Labor/EKG • neurolog. Konsil • Notfall-EEG (nicht-konvulsiv. St. ep.?) • Notfall-Bildgebung (CT > MRI) • je nach Befundkonstellation: LP
Behandlung:
Zeichen des nicht-konvuls.
Status Epilepticus ?
Pat. komatös
Pat. inadäquat/ verschlechtert sich
/fokale Defizite:
Pat. reagiert, wird wacher, keine
fokalen Ausfälle:
Sie sind „live“ dabei…. oder Pat. wird in die Praxis/auf den Notfall gebracht
Behandlung
• Status epilepticus Behandlung gemäss publizierten Richtlinien
• Sonst:
- Überwachen
- Symptomatischer Anfall: Behandlung einleiten
- Koma-Ursache behandeln
Erneuter Anfall
< 2‘; Pat. normal
• Pat. für die nächsten h beobachten
• Entlassung
• elektive Abklärung
> 5 Minuten
Status epilepticus Behandlung gemäss publizierten Richtlinien
< 2‘; Pat. postikt./ fokale Defizite:
• Anamnese/Status • Labor/EKG • neurolog. Konsil • Notfall-EEG (nicht-konvulsiv. St. ep.?) • Notfall-Bildgebung (CT > MRI) • je nach Befundkonstellation: LP
Literatur zum Thema «Epilepsie» • Leitlinien der Deutschen/ Oesterreichischen/ Schweizerischen
Neurologischen Gesellschaften; Stuttgart, 5. Aufl. 2012. Thieme: Kapitel Epilepsie:
– erster epileptischer Anfall: Seiten 28 – 45 – Status epilepticus: Seiten 48-56
• Elger CE, Schmidt D. Modern management of epilepsy: a practical approach. Epilepsy & Behavior 2008; 12: 501-39.
• Rüegg S, Seeck M, Meyer K, Krämer G. Einsatz von Generika in der Epielpsietherapie. SAeZ 2011;92:1909-11.
• Rüegg S. Epilepsie im Alter. Epileptologie 2008;25:50-71.
• Rüegg S. Symptomatische Anfälle- womit behandeln? Epileptologie 2013;30:243-60.
• Rüegg S. Epilepsy and autoimmunity. Epileptologie 2014;31:4-25.
sind Epileptologen gescheiterte Juristen….???
Epilepsiediagnostik & -behandlung = Indizien-Prozess
unbeobachtete Tat unbeobachteter Anfall
Opfer
Beweismittelaufnahme Beweismittelaufnahme
Zeugen Wer ist der Täter?
Patient: Anamnese
Untersuchung Fremd-
anamnese Differential- Diagnose
kriminaltechnische Ermittlungen
EEG CT/MRI LP/Labor Genetik SPECT PET
Verdachtsdiagnose Anklage Literaturstudium Präzendenzfall
Diagnose Urteil
keine Therapie
keine Epilepsie
keine Therapie Therapie epilept. Anfall Freispruch
Freilassung
eventuell Hospitalisation Untersuchungshaft
Schuldspruch Busse Gefängnis