Wird das Outcome durch den Einsatz einer minimalinvasiven Operationstechnik mit winkelstabiler...
Transcript of Wird das Outcome durch den Einsatz einer minimalinvasiven Operationstechnik mit winkelstabiler...

157| Obere Extremität 3 · 2013
Originalarbeit
In Anbetracht der demographischen Ent-wicklung in unserer Bevölkerung beob-achtet man eine Zunahme der Inzidenz an proximalen Humerusfrakturen, heu-te liegt diese bei bis zu 100 Frakturen pro 100.000 Erwachsenen pro Jahr [5, 21, 23]. Mit steigendem Alter nehmen diese Frak-turen zu. Es handelt sich um die dritthäu-figste Fraktur des älteren Patienten nach der hüftgelenknahen Femurfraktur und der distalen Radiusfraktur.
Aufgrund einer bekannt hohen Kom-plikationsrate wird die optimale Therapie der oft komplexen Verletzungen des pro-ximalen Humerus kontrovers diskutiert [2, 3, 22]. Probleme wie osteoporotischer Knochen, gestörte Vaskularisation und Fragmentdislokation durch nicht neu- tralisierten Muskelzug führen zu einer nicht akzeptablen Rate an Implantatlo-ckerungen oder sekundärem Korrektur-verlust. Auch nach Einführung winkel- stabiler Implantate waren spezielle peri-operative und frühpostoperative Kom-plikationen zu einem hohen Prozentsatz nachweisbar, die zu oft deutlichen Be-einträchtigungen des Behandlungserfol-ges geführt haben [11, 18, 25–28]. Hierzu zählen neben einer unzureichenden pri-mären Reposition und Retention, Gefäß- und Nervenverletzungen, Implantatkom-plikationen wie Fehlplatzierung der Platte, Lockerung oder Implantatbruch, Schrau-ben- oder Bolzenperforationen sowie In-
fektionen. Als Komplikationen sind wei-terhin eine sekundäre Frakturdislokation, ein implantatbedingtes Impingement, die Ausbildung einer posttraumatischen Ar-throse, Fehlstellung oder Pseudarthrose sowie die Entwicklung einer avaskulären Nekrose, einer heterotopen Ossifikation oder einer Rotatorenmanschettenläsion zu nennen [6, 12, 17, 23, 29].
Aufgrund der häufig nicht befriedi-genden Ergebnisse stellt sich die Frage, ob das Outcome der Patienten durch eine Weiterentwicklung der zur Verfügung ste-henden Implantate oder durch eine Än-derung der Operationstechnik verbessert werden kann.
Die Analyse unseres eigenen Kran-kengutes, das mit einem neu entwickelten winkelstabilen Plattensystem (wird seit 2003 in unserer Klinik angewandt) behan-delt wurde, ergab im Vergleich zu den Pa-tienten, die mit herkömmlichen Implan-taten versorgt wurden, zwar bessere Er-gebnisse, allerdings erschien uns die Kom-plikationsrate vergleichsweise hoch.
Wir stellten uns daher die Frage, ob die Behandlungsergebnisse durch die Modi-fikation der Operationstechnik mit mini-malinvasiver Platteneinbringung verbes-sert werden können.
Entwickelt wurde ein Zielbügel, der die Implantation einer winkelstabilen Platte über einen limitierten Deltasplit-Zugang
erlaubte und somit zu einer Reduktion des Operationstraumas führen sollte.
Material und Methodik
Seit Oktober 2007 steht für das bei uns verwendete winkelstabile Implantat (Winsta-PH, Fa. Axomed GmbH, Frei-burg) ein Zielbügel für eine minimalinva-sive Operationstechnik (MIOP) zur Ver-fügung. Nach Abschluss einer Pilotphase, die 10 Patienten umfasste, wurden zwi-schen Oktober 2007 und Juni 2009 ins-gesamt 100 Patienten mit einer MIOP behandelt und über einen Zeitraum von 3 Jahren im Rahmen einer prospektiven Untersuchung nachbeobachtet.
Operationstechnik
Die Lagerung der Patienten erfolgte in „Beach-chair“-Position. Die Frakturen wurden geschlossen reponiert. An Re-positionshilfen kamen dabei Raspatorium oder Meißel zur Anwendung. Eine tem-poräre Stabilisierung wurde im Bedarfs-fall mit perkutan eingebrachten Kirschner (K)-Drähten durchgeführt. Das Einbrin-gen der Platte erfolgte über einen Deltoid-split-Zugang. Der N. axillaris wurde nach digitaler Kontrolle lokalisiert und durch das streng knochennahe Vorschieben der Platte geschont. Nach Ausrichtung der Platte und exakter Höhenlokalisa-
Rupert Ketterl Klinikum Traunstein, Unfallchirurgie und Orthopädische Chirurgie, Schwerpunkt Hand-
und Wirbelsäulenchirurgie, Traunstein, Deutschland
Wird das Outcome durch den Einsatz einer minimalinvasiven Operationstechnik mit winkel- stabiler Plattenosteosynthese bei proximalen Humerusfrakturen verbessert?
Obere Extremität 2013 ∙ 8:157–163DOI 10.1007/s11678-013-0218-0Eingegangen: 28. Februar 2013Angenommen: 28. Juni 2013Online publiziert: 6. August 2013© Springer-Verlag Berlin Heidelberg 2013

Originalarbeit
158 | Obere Extremität 3 · 2013
tion führten wir eine passagere Fixierung mit K-Drähten durch. Die erforderlichen Bohrungen sowie die Besetzungen der Schraubenpositionen erfolgten über Hül-sen in den externen Zielbügel. Die Ope-rateure achteten darauf, dass im Kopfteil der Platte mindestens 5 der 10 möglichen Schraubenpositionen besetzt wurden. Zur Stabilisierung im Schaftbereich der Plat-te brachten wir mindestens 3 Schrauben ein. Aufgrund der bestehenden Strahlen-transparenz des Zielbügels war eine unge-hinderte Darstellung des proximalen Hu-merus in 2 Ebenen während der gesam-ten Operation möglich. Die Stellung des Oberarmes sowie die spezielle Positionie-rung des Bildwandlers ermöglichte eine exakte übersichtliche Darstellung. Nach Komplettierung der Osteosynthese und Entfernung des Zielbügels erfolgte bei 3- und 4-Teile-Frakturen die zusätzliche dy-namische Fixierung der Rotatorenman-schette an die Platte, wodurch das Kons-trukt eine bessere Stabilität erhielt [30]. Postoperativ wurde der operierte Arm bis zum Abschluss der Wundheilung im Gil-
christverband ruhiggestellt. Nach Drai-nagenentfernung am 1. postoperativen Tag begannen wir mit einer passiven Be-wegungstherapie auf dem Motorbewe-gungsstuhl (. Abb. 1, 2 und 3).
Studiendesign
Durchgeführt wurde eine prospektive Untersuchung über einen Zeitraum von 3 Jahren. Verglichen wurden die Ergeb-nisse mit prospektiv erfassten Daten von Patienten aus der Behandlungsperiode Januar 2006 bis September 2007, die vor Einführung der minimalinvasiven Ope-rationstechnik mit einer offenen Tech-nik über einen deltoideopektoralen Zu-gang versorgt wurden. Bei diesen Patien-ten erfolgte ebenfalls eine Datenerhebung über einen Zeitraum von 3 Jahren. In bei-den Gruppen wurden die Patienten bei Entlassung sowie 6, 12, 24 und 36 Monate postoperativ nachuntersucht. Alle Patien-ten wurden mit dem gleichen Implantat versorgt. Für alle operativen Versorgun-
gen standen die gleichen Operateure zur Verfügung.
Patientenkollektive
Die Kenndaten für die beiden Patienten-kollektive sind in der . Tab. 1 aufgeführt.
In beiden Untersuchungsgruppen zeigte sich eine identische Aufteilung hin-sichtlich Alter, Geschlecht und Schwere-grad der versorgten Frakturen. Nach-untersuchungen waren bei beiden Kol-lektiven in ausreichender und vergleich-barer Zahl möglich.
Die Reduktion der nachuntersuchten Patienten im 3-Jahresverlauf erklärt sich durch „lost to follow-up“ und Sterbefälle (hohes Durchschnittsalter).
Einschlusskriterien
In die Studie wurden Patienten mit pro-ximalen Humerusfrakturen aufgenom-men, bei denen eine Monoverletzung vorlag und bei denen die Indikation zur kopferhaltenden Osteosynthese bestand. Die konservative Therapie erfolgte bei we-nig dislozierten Frakturen und geschlos-sen gut reponierbaren, stabilen Verletzun-gen. Komplexe Frakturformen mit hohem Nekroserisiko wurden primär mit einer Frakturprothese versorgt.
Ausschlusskriterien
Ausgeschlossen wurden Patienten mit Luxationsfrakturen, Polytrauma, beidsei-tig vorliegenden Verletzungen der oberen Extremität, früheren Schulterverletzun-gen sowie Patienten, bei denen die Indika-tion für einen primären prothetischen Er-satz bestand oder eine konservative Ver-sorgung erfolgreich erschien.
Untersuchungsparameter
Bewertet wurden die Dauer der Operation und des Krankenhausaufenthaltes. Wei-terhin wurde die Häufigkeit von Kompli-kationen wie Infektion, primäre oder se-kundäre Schraubenperforation, sekundä-rer Korrekturverlust sowie Humeruskopf-nekrose verglichen. Die Schmerzintensität wurde anhand einer visuellen Analogska-la von 0 bis 10 gemessen. Zur Beurteilung der Schulterfunktion erfolgte die Bestim-
Abb. 1 8 Unfallbild einer 68-jährigen Patientin mit valgusimpaktierter 4-Teile-Fraktur

159| Obere Extremität 3 · 2013
mung des Bewegungsausmaßes für Ante-version und Abduktion sowie die Ermitt-lung eines seitenadaptierten Constant Murley Scores [4]. Die erreichte Punkt-zahl der operierten Seite wurde prozentu- al mit der nicht verletzten Extremität ver-glichen.
Statistische Auswertung
Für die statistische Auswertung wurden Student-t-Test sowie der Mann-Whitney-U-Test und der Fisher-Exakt-Test ver-
wendet. Das Signifikantniveau wurde bei p < 0,05 angesetzt.
Ergebnisse
Erzielt werden konnte eine signifikan-te Verkürzung der Operationszeit von 79 min bei OOP auf 62 min bei MIOP. Zudem zeigte sich eine Verkürzung des Krankenhausaufenthaltes von 8,5 Tagen bei Patienten mit OOP auf 5,7 Tage bei Patienten mit MIOP (. Tab. 2).
Patienten mit MIOP gaben zum Zeit-punkt der Entlassung einen signifikant geringeren postoperativen Schmerz an. Im weiteren Verlauf konnte zwar für die- se Patientengruppe im Vergleich zu der OOP ein besserer Wert erzielt werden, je- doch errechneten sich hier keine signifi- kanten Unterschiede mehr (. Tab. 2 und . Abb. 4).
Komplikationen traten in beiden Untersuchungsgruppen auf. Während in der ersten Phase bis 6 Monate postopera-tiv Tuberkuladislokationen, Schrauben-
Obere Extremität 2013 ∙ 8:157–163 DOI 10.1007/s11678-013-0218-0© Springer-Verlag Berlin Heidelberg 2013
R. Ketterl
Wird das Outcome durch den Einsatz einer minimalinvasiven Operationstechnik mit winkelstabiler Plattenosteosynthese bei proximalen Humerusfrakturen verbessert?
ZusammenfassungFragestellung. Kann durch die Änderung der Operationstechnik mit Einbringung einer win-kelstabilen Platte über einen minimalinvasi-ven Zugang unter Zuhilfenahme eines Ziel-bügels eine Verbesserung der Behandlungs-ergebnisse erzielt werden?Methodik. Bei 100 Patienten, die bei Hume-ruskopffrakturen mit winkelstabiler Platten-osteosynthese unter Zuhilfenahme eines Ziel-bügels über einen Deltoidsplit-Zugang ver-sorgt wurden, erfolgte über einen Zeitraum von 3 Jahren prospektiv eine Datenerhebung. Die Ergebnisse wurden mit einer Gruppe von 100 Patienten verglichen, die bei Humerus-kopffrakturen mit demselben Implantat, je-doch in offener Operationstechnik über einen deltoideopektoralen Zugang osteosynthe-
tisch versorgt wurden. Diese Daten wurden ebenfalls prospektiv über einen Zeitraum von 3 Jahren gewonnen.Ergebnisse. Mit Einführung der minimalin-vasiven Operationstechnik konnte die Ope-rationszeit und die stationäre Aufenthalts-dauer signifikant verkürzt werden. Erzielt wur-de eine Reduktion der Schmerzempfindung und Komplikationsrate, eine Verbesserung der Beweglichkeit und des funktionellen Outco-mes. Die Ergebnisse zeigten sich früh postope-rativ sowie in den ersten Monaten signifikant. Zu einem späteren Zeitpunkt waren die Unter-schiede noch nachweisbar, jedoch nicht mehr in der ursprünglichen Ausprägung vorhanden.Schlussfolgerung. Die Plattenosteosynthe-se hat bei der Versorgung von proximalen
Humerusfrakturen weiterhin ihren Stellen-wert. Durch eine minimalinvasive Operations-technik lassen sich die frühzeitigen Behand-lungsergebnisse bei Versorgung von proxima-len Humerusfrakturen mittels Plattenosteo-synthese verbessern. Die in der perioperati-ven Phase und in den ersten Monaten signifi-kanten Vorteile lassen sich im Langzeitverlauf nicht mehr in der ursprünglichen Ausprägung nachweisen.
SchlüsselwörterProximale Humerusfrakturen · Winkelstabile Plattenosteosynthese · Minimalinvasive Technik
Can the outcome of proximal humeral fractures be improved using a minimally invasive surgical technique for fixed-angle plate osteosynthesis?
AbstractQuestion. Is it possible to improve the out-come of proximal humeral fractures using minimally invasive fixed-angle plate osteosyn-thesis with the help of an insertion handle?Methods. A total of 100 patients treated with fixed-angle plate osteosynthesis after hu-meral head fractures using an insertion han-dle and deltoid split approach were examined prospectively over a 3-year period. The re-sults were compared with a group of 100 pa-tients with similar fractures and the same im-plant but who were treated by osteosynthet-ic open surgery using a deltoideopectoral ac-cess. These data were also collected prospec-tively over a 3-year period
Results. The use of a minimally invasive sur-gical technique could significantly shorten surgery time and inpatient stay. Furthermore, a reduction of pain and the rate of complica-tions, as well as an improvement of mobility and functional outcome was found The results could be seen soon after the surgical inter-vention and remained significant over the first few months and the differences were still de-tectable later on but no longer in the prima-ry specification.Conclusions. The use of fixed-angle plates is an effective method for stabilization of prox-imal humeral fractures. The short-term out-come of proximal humeral head fractures with
plate osteosynthesis can be improved by the minimally invasive surgical technique. With this technique there are significant advan-tages in the perioperative phase as well as in the first few postoperative months; however these benefits can no longer be seen in long-term follow-up.
KeywordsProximal humeral fractures · Fixed-angle plate osteosynthesis · Minimally invasive technique
Zusammenfassung · Abstract

Originalarbeit
160 | Obere Extremität 3 · 2013
perforationen und sekundäre Achsabwei- chungen vorherrschten, waren ab dem Zeitpunkt 12 Monate postoperativ aus-schließlich Pseudarthrosen und Hume-ruskopfnekrosen zu verzeichnen. Dabei waren die Komplikationen in der OOP- Gruppe stärker ausgeprägt.
Zum Abschluss der Untersuchung ließ sich nach 36 Monaten eine Komplika-tionsrate von 12,5 % für die MIOP-Gruppe im Vergleich zu 17,6 % in der OOP-Grup-pe ermitteln (. Abb. 5). Wir beobachte-ten eine N.-axillaris-Läsion in der mit MI-OP versorgten Patientengruppe und 2 in
der mit OOP versorgten Patientengruppe. Die Kompromittierungen waren in allen Fällen reversibel. Nach 36 Monaten konn-ten wir 6 Humeruskopfnekrosen bei OOP und 4 bei MIOP verzeichnen. Bei diesen Patienten lagen primär höhergradige Typ-C-Verletzungen vor.
Auf den (. Abb. 6a, b) sind die Bewe-gungsausmaße für Anteversion und Ab-duktion dargestellt. Für beide Parame-ter ließ sich sowohl zum Zeitpunkt der Entlassung aus der stationären Behand-lung als auch zum Zeitpunkt 6 Monate nach der Operation ein signifikant bes-
seres Bewegungsausmaß für die mit MI-OP versorgte Patientengruppe ermitteln. Zu den Untersuchungszeitpunkten 12, 24 und 36 Monate postoperativ wurden Unterschiede ermittelt, die knapp die Si-gnifikanz verfehlten.
Für den seitenadaptierten Constant Murley Score ließen sich für die Zeitpunk-te 6, 24 und 36 Monate nach der operati-ven Versorgung signifikante Unterschie-de errechnen, wobei in der Patientengrup-pe mit MIOP im Mittel jeweils der besse-re Wert erzielt wurde. Für den Untersu-chungszeitpunkt 12 Monate nach der ope-rativen Versorgung ließ sich kein Unter-schied zwischen beiden Gruppen ermit-teln (. Abb. 6c).
Diskussion
Die operative Behandlung von proxima-len Humerusfrakturen unter Verwendung von winkelstabilen Platten kann zu guten funktionellen Resultaten führen. Voraus-setzung ist eine exakte Analyse der Frak-tur und eine sich daraus ableitende Indi-kationsstellung für eine korrekte Opera-tionstechnik [10]. Operateurbedingte Un-zulänglichkeiten, wie unzureichende ana-tomische Reposition, fehlerhafte Platten-lage, falsche Schraubenlänge oder fehlen-de Fixierung der Rotatorenmanschette an die Platte, können durch ein Implan-tat ebenso wenig ausgeglichen werden wie das Vorliegen einer reduzierten Knochen-dichte oder das hohe Alter der betroffe-nen Patienten. Gemäß einer Analyse von Krappinger [14] nimmt mit der Anzahl der beim einzelnen Patienten vorliegen-den Risikofaktoren auch die Versagens-
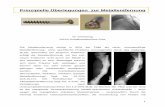
Abb. 3 8 a Postoperative radiologische Kontrolle nach 4 Wochen im a.-p.-Strahlengang. b Postopera-tive radiologische Kontrolle nach 4 Wochen – axiale Aufnahme
Abb. 2 8 a Deltoidsplit-Zugang – Reposition der Fraktur unter Zuhilfenahme eines Raspatoriums. b Eingebrachte Platte mit fixiertem Zielbügel. c Dynamische Fixierung der Supraspinatussehne an die eingebrachte Platte über dem Deltoidsplit-Zu-gang. Im Schaftbereich sichtbare Hilfsinzision zur Einbringung der aufsteigenden Schrauben und der Schaftschrauben

161| Obere Extremität 3 · 2013
rate von Osteosynthesen zu. So zeigt sei-ne Analyse, dass bei Vorliegen von 4 defi-nierten Risikofaktoren die Versagensrate einer Osteosynthese bei 85 % liegt.
Das Ziel der Versorgung einer Prob-lemfraktur am proximalen Humerus muss die Reduktion von Komplikationen sein.
Daher ist es wichtig, die Humerus-kopffraktur im Gesamtkontext des vorlie-genden Verletzungsmusters zu analysie-ren und dabei die Möglichkeit einer ana-tomischen Reposition zu erwägen (wo- bei das Kalottenfragmentes immer als das Schlüsselfragment anzusehen ist), eine et-
waige Vaskularisationsproblematik (Kal-kar 8 mm, Hinge 2 mm) einzuschätzen, individuelle Charakteristika des Patien-ten wie Alter, Begleiterkrankungen und Compliance zu analysieren und für den Patienten schließlich das geeignete Be-handlungsverfahren zu wählen [8, 10, 13]. Die Diskussion hinsichtlich konservati- ver Behandlung, Osteosynthese oder pro-thetischem Ersatz wurde anhand neuerer Untersuchungen [15, 20, 24] intensiviert. Danach scheint insbesondere der ältere Patient nicht von einer operativen Ver-sorgung zu profitieren. Allerdings sind die Ergebnisse dieser Untersuchung nicht uneingeschränkt auf das Gesundheitssys-tem in der Bundesrepublik Deutschland zu übertragen.
Wegen einer fehlenden Ermächtigung zur ambulanten Behandlung durch Kran-kenhausärzte kann eine konservative Therapie durch die Kliniken nicht über-nommen werden, wodurch bei einer Rei-he von Behandlungsfällen keine eigentli-che konservative Therapie, sondern nur eine mehr oder minder lange Ruhigstel-lung bei nicht operativen Fällen durchge-führt wird. Es ist daher gerade im Grenz-bereich einer operativ oder konservativ zu behandelnden Verletzung im Interesse des Patienten, den als sicherer erscheinenden operativen Weg zu wählen.
Mit der geeigneten Operationstechnik können die Ziele in der Versorgung von proximalen Humerusfrakturen bei Wie-dererlangung einer schmerzfreien Ge-brauchsfähigkeit der betroffenen Extre-mität mit entsprechend gutem funktio-nellem Resultat erreicht werden. Die Ver-
Tab. 1 Kenndaten der beiden PatientengruppenMIOP OOP
Zeitraum Oktober 2007 – Juni 2009 Januar 2006–September 2007
Größe des Studienkollektivs 100 Patienten 100 Patienten
w 69 72
m 31 28
Alter (Mittelwert und Spannweite) 74,8 (27–95 Jahre) 73,9 (25–92 Jahre)
Frakturtypen nach AOTyp A 24 23
Typ B 54 55
Typ C 25 22
Patientenzahl bei der NachuntersuchungEntlassung 100 100
6 Monate 92 94
12 Monate 88 90
24 Monate 82 83
36 Monate 72 74
MIOP minimalinvasive Operationstechnik, OOP offene Operationstechnik, AO Arbeitsgemeinschaft Osteo-synthese
Tab. 2 Ergebnisse im stationären Behand-lungsverlauf
MIO OOP Signi-fikanz
Operationsdauer (min)
62 79 P < 0,05
Krankenhausauf-enthalt (Tage)
5,7 8,5 P < 0,01
Schmerz postope-rativ (Punkte)
2,3 3,8 P < 0,01
Komplikationen (%)
4,0 7,0
BeweglichkeitAnteversion (°) 69 53 P < 0,05
Abduktion (°) 71 55 P < 0,05MIOP minimalinvasive Operationstechnik; OOP offene Operationstechnik; min Minuten
Abb. 4 9 Mittel-werte der Schmerz-angaben der beiden Untersuchungsgrup-pen auf einer visuel-len Analogskala (0 bis 10) über einen Unter-suchungszeitraum von 36 Monaten
0
0,5
1
1,5
2
2,5
3
3,5
4
Pkte
Entl
P < 0,0192 94 88 90 82 83 72 74
36 Mon24 Mon12 Mon6 Mon
Postoperativer Schmerz
MIOPOOP
Abb. 5 9 Prozentua-ler Anteil der aufge-tretenen Komplikatio-nen in den verschiede-nen Untersuchungs-gruppen
0
2
4
6
8
10
12
14
16
18
%
Entl 36 Mon24 Mon12 Mon6 Mon
92 94 88 90 82 83 72 74
MIOPOOP
Komplikationsrate

Originalarbeit
162 | Obere Extremität 3 · 2013
wendung einer minimalinvasiven Opera-tionstechnik führt dabei mit entsprechen-der Berücksichtigung einer exakten ana-tomischen Reposition und Schonung des N. axillaris zu einem guten Resultat. Zu berücksichtigen ist dabei die zu erwar- tende Lokalisation des N. axillaris in Be-zug zum Implantat. Ninck [19] hat in einer Analyse verschiedener proximaler Verrie-gelungsplatten die potenziell gefährdeten Schraubenpositionen ermittelt. Es lassen sich mit dieser Operationstechnik primär bessere Ergebnisse im Vergleich zu einem offenen Osteosyntheseverfahren errei-chen. Die Vorteile sind in der perioperati- ven Phase und in den ersten Monaten si- gnifikant. Bessere Ergebnisse sind auch im weiteren Behandlungsverlauf noch ge-geben, wenn auch nicht mehr in der ur-sprünglich vorliegenden Ausprägung.
Limitierender Faktor dieser Studie ist die fehlende Randomisierung. Es wurden die Behandlungsergebnisse von Patien-ten mit minimal osteosynthetischer Ver-
sorgung mit denen einer Patientengruppe mit offenen Operationstechniken vergli-chen, die im Rahmen einer prospektiven Untersuchung mit demselben Implantat und identischen Operateuren 2 Jahre vor-her gewonnen wurden. Eine in der Aus-sagekraft sicherlich wertvollere randomi-sierte Studie war in einer peripheren Kli-nik nicht durchführbar. Ergebnisse wie z. B. der deutliche Unterschied in der sta-tionären Aufenthaltsdauer sind daher zu relativieren und können nicht vollständig der minimalinvasiven Operationstechnik zugeordnet werden. Mehrjährige Erfah-rungen mit dem Implantat waren in unse-rer Klinik bereits zum Zeitraum der Er-hebung der Daten für die offene Opera-tionstechnik vorhanden, sodass ein bes-serer Lerneffekt für die Patienten mit mi-nimalinvasiver Implantation als nicht we-sentlich einzustufen war.
Die Anwendung von winkelstabilen Plattenosteosynthesen ist bei entspre-chenden Frakturen als geeignetes Be-
handlungsverfahren anzusehen. Eine Re-duktion des Operationstraumas kann durch eine minimalinvasive Operations-technik erreicht werden und somit den Therapieerfolg verbessern. Unsere Ergeb-nisse bestätigen die Berichte anderer Au-toren [1, 9, 16].
Trotz der dargestellten positiven Re-sultate müssen in das Therapiekonzept neben der Durchführung einer konserva-tiven Behandlung bei geeigneten Fraktu-ren auch andere Versorgungsmöglichkei-ten wie intramedulläre Stabilisierung mit proximalem Humerusnagel oder der pri-märe prothetische Ersatz in die Überle-gungen einbezogen werden.
Fazit für die PraxisBei der Versorgung von proximalen Hu-merusfrakturen hat die Plattenosteosyn-these weiterhin ihren Stellenwert. Durch eine minimalinvasive Operationstech-nik lässt sich bei anatomischer Reposi-
Abb. 6 8 a Mittelwerte für die erreichten Bewegungsausmaße für Anteversion. b Mittelwerte für die erreichten Bewegungs-ausmaße für Abduktion. c Erreichte Werte für den seitenadaptierten Constant Murley Score in den beiden Patientengruppen bis zum Beobachtungsende nach 36 Monaten
c
CONSTANT SCOREseitenadaptiert
50
55
60
65
70
75
80
85
90
%
36 Mon24 Mon12 Mon6 Mon
P < 0,05 P < 0,05 P < 0,05
92 94 88 92 82 83 72 74
MIOPOOP
36 Mon
72 74
b
Beweglichkeit - Abduktion
0
20
40
60
80
100
120
140
Entl 24 Mon12 Mon6 Mon
P < 0,05 P < 0,0592 94 88 92 82 83
MIOPOOP
Gra
d
Beweglichkeit - Anteversion
0
20
40
60
80
100
120
140
160MIOPOOP
Gra
d
Entl 36 Mon24 Mon12 Mon6 Mon
P < 0,05 P < 0,0592 94 88 90 82 83 72 74
a

163| Obere Extremität 3 · 2013
tion, korrekter Implantatpositionierung und Berücksichtigung der nervalen und muskulären Strukturen der Therapie-erfolg verbessern. Die Vorteile hinsicht-lich Schmerzreduktion, funktionellem Er-gebnis und Komplikationsrate sind in der perioperativen Phase und in den ersten Monaten signifikant.Sie sind im weiteren Behandlungsverlauf noch gegeben, wenn auch nicht mehr in der ursprünglich deutlichen Ausprägung nachweisbar.
Korrespondenzadresse
Prof. Dr. med. R. KetterlKlinikum Traunstein Unfallchirurgie und Orthopädische Chirurgie Schwerpunkt Hand- und WirbelsäulenchirurgieCuno-Niggl-Str. 383278 [email protected]
Interessenkonflikt. Der korrespondierende Autor weist auf folgende Beziehungen hin: Prof. Dr. med. Ru-pert Ketterl entwickelte das in dieser Arbeit vorgestell-te Implantat. Es wird von der Firma Marquardt herge-stellt und über die Firma Axomed vertrieben.
Literatur
1. Acklin YP, Sommer C (2012) Plate fixation of proxi-mal humerus fractures using the minimally invasi-ve antero lateral delta split approch. Oper Orthop Traumatol 24:61–73
2. Bell JE, Leung BC, Spratt KF, Koval KJ, Weinstein JD, Goodman DC, Tosteson AN (2011) Trends and va-riation in incidence, surgical treatment, and repeat surgery of proximal humeral fractures in the elder-ly. J Bone Joint Surg Am 93:121–131
3. Brorson S, Rasmussen JV, Frich LH, Olson BS, Hrob-jartsson A (2012) Benefits and harms of locking plate osteosynthesis in intraarticular (OTA Type C) fractures of the proximal humerus – A systemic re-view. Injury 43:999–1005
4. Constant CR, Murley AH (1987) A clinical method of functional assement of the shoulder. Clin Ort-hop 214:160–164
5. Court-Brown CM, Caesar B (2006) Epidemiology of adult fractures: a review. Injury 37:691–697
6. Drosdowesh DS, Faber KJ, Athwal GS (2008) Open reduction and internal fixation of proximal hume-ral fractures. Orthop Clin North Am 39:429–439
7. Gardner MJ, Voss JE, Wanich T, Helfet DL, Lorich DG (2006) Vascular implications of minimally invasi-ve plating of proximal humerus fractures. J Orthop Trauma 20:602–607
8. Hardemann F, Bollars P, Donnelly M, Bellemans J, Nijs S (2012) Predictive factors for functional out-come and failure in angular stable osteosynthesis of the proximal humerus. Injury 43:153–158
9. Hepp P, Theopold J, Voigt C, Engel T, Josten C, Lill H (2008) The surgical approach for locking plate os-teosynthesis of displaced proximal humeral fractu-res influences the functional outcome. J Shoulder Elbow Surg 17:21–28
10. Hirzinger C, Tauber M, Resch H (2011) Die Fraktur des proximalen Humerus. Unfallchirurg 114:1051–1058
11. Kettler M, Biberthaler P, Braunstein V (2006) Die winkelstabile Osteosynthese am proxima-len Humerus mit der PHILOS-Platte. Darstellung von 225 dislozierten Frakturen. Unfallchirurg 109:1032–1040
12. Kontakis G, Kontras C, Tosouridis T, Giamoudis P (2008) Early management of proximal humeral fractures with hemiarthroplastie: a systematic re-view. J Bone Joint Surg Br 90:1407–1413
13. Kralinger F, Unger S, Wambacher M (2009) The me-dial periosteal hinge, a key structure in fractures of the proximal humerus: a biomechanical cada-ver study of its mechanical properties. J Bone Joint Surg Br 91:973–976
14. Krappinger D, Bizotto N, Riedmann S, Kammerlan-der C, Mengg C, Krallinger FS (2011) Predicting fai-lure after surgical fixation of proximal humerus fractures. Injury 42:1283–1288
15. Krettek C, Wiebking U (2011) Proximale Humerus-fraktur: Ist die winkelstabile Plattenosteosynthese der konservativen Behandlung überlegen? Unfall-chirurg 114:1059–1067
16. Laflamme GY, Rouleau DM, Berry GK, Beaumont PH, Reindl R, Harvey EJ (2008) Percutaneous hu-meral plating of fractures of the proximal hume-rus: results of a prospective multicenter clinical trial. J Orthop Trauma 22:153–158
17. Martin TG, Ianotti JP (2008) Reverse total shoul-der arthroplasty for acute fractures and failed ma-nagement after proximal humeral fractures. Ort-hop Clin North 39:451–457
18. Mittelmeier TW, Stedtfeld HW, Ewert A (2003) Sta-bilization of proximal humeral fractures with an angular and sliding stable anterograde locking nail (Targon PH). J Bone Joint Surg 85:136–146
19. Ninck J, Heck S, Gick S, Koebke J, Penning D, Dar-gel J (2012) Versorgung von Humeruskopffraktu-ren. Lagebeziehung proximaler Verriegelungsplat-ten zum N. axillaris. Unfallchirurgie 115:1–6
20. Olerud P, Ahrengart L, Ponzer S, Saving J, Tider-mark J (2011) Internal fixation versus nonoperati-ve treatment of displaced 3-part proximal humeral fractures in elderly patient: a randomized control-led trial. J Shoulder Elbow Surg 20:747–755
21. Palvanem M, Kannus P, Niemi S, Pavkkari J (2006) Update in the epidemiology of proximal humeral fractures. Clin Orthop Rel Res 442:87–92
22. Resch H (2011) Proximal humeral fractures: current controversies. J Shoulder Elbow Surg 20:827–832
23. Ruchholtz S, Nast-Kolb D (2003) Humeruskopffrak-turen. Unfallchirurg 106:498–512
24. Sanders RJ, Thissen LG, Teepen JC, van Kampen A, Jaarsma RL (2011) Locking plate versus nonsurgi-cal treatment for proximal humeral fractures: bet-ter midterm outcome with nonsurgical treatment. J Shoulder Elbow Surg 20:1118–1124
25. Solberg BD, Moon CN, Franco DP, Paiement GD (2009) Surgical treatment of three and four-part proximal humeral fractures. J Bone Joint Surg Am 91:1689–1697
26. Spross Ch, Platz A, Erschbaumer M, Lattmann T, Dietrich M (2012) Surgical treatment of Neer group VI proximal humeral fractures: retrospecti-ve comparison of PHILOS® and hemiarthroplasty. Clin Orthop Rel Res 470:2035–2042. doi:10.1007/S11999-011-2207-1
27. Südkamp N, Bayer J, Hepp P (2009) Open reducti-on and internal fixation of proximal humeral frac-tures with use of the locking proximal humerus plate. Results of a prospective, multicenter, ob-servational study. J Bone Joint Surg Am 91:1320–1328
28. Tepass A, Blumenstock G, Weise K, Rolauffs B, Bohrs CH (2013) Current strategies for the treat-ment of proximal humeral fractures: an analysis of a survey carried out at 348 hospitals in Germa-ny, Austria and Switzerland. J Shoulder Elbow Surg 22:e8–e14
29. Voigt C, Woltmann A, Partenheimer A, Lill M (2007) Management of complications after angulary sta-ble locking roximal humerus plate fixation. Chirurg 78:40–46
30. Voigt C, Hurschler C, Althainz J, Vosshenrich R, Lill M (2008) Die additive Zuggurtung der Rotatoren-manschette bei der winkelstabilen Plattenosteo-synthese am proximalen Humerus. Unfallchirurg 111:514–522



![ManuelleMedizininder Behandlungvon Rückenschmerzen · 2018-05-24 · Autor n Studienart Behandlung Vergleichsgruppe Outcome-Kriterien Follow-up Ergebnis Cecchi [10] 210 Prospektive,](https://static.fdokument.com/doc/165x107/5f8e4547597b1477fa252730/manuellemedizininder-behandlungvon-rckenschmerzen-2018-05-24-autor-n-studienart.jpg)