c difficile im gesundheitsdienst - die-vhd.de · Quelle: Schneider et.al. (2007): Clostridium...
Transcript of c difficile im gesundheitsdienst - die-vhd.de · Quelle: Schneider et.al. (2007): Clostridium...
• C. difficile - assoziierte Erkrankungen (CDAD) zunehmendes Problem � v.a. bei der Versorgung schwer kranker und alter Patienten
• neuer, hochvirulenter C. difficile - Stamm (in Nordamerika und Europa nachgewiesen) hat die Übertragbarkeit, Morbidität und Letalität gesteigert*
• nosokomialer Infektionserreger (seit mehr als 30 Jahren bekannt)** � erhebliche Kosten im Gesundheitswesen*
Quellen: * Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4** RKI (2006): Clostridim difficile Infektionen: Nosokomiale Ausbrüche durch einen neuen, besonders virulenten Stammin den USA, Kanada, England, Belgien, Holland und Frankreich. Epidemiologisches Bulletin 36/2006
• 3 Milliarden EUR/Jahr in Europa*• 1,1 Milliarden $/Jahr in den USA*
• intensivere Betreuung• verlängerter Krankenhausaufenthalt
Quelle: Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch Neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4
Kosten
• in den letzten Jahren vermehrt Ausbrüche mit einem neuen, hochvirulenten Stamm
• um den Faktor 5-20 erhöhte Inzidenz und• um den Faktor 3-5 erhöhte Morbidität und Letalität
Quelle: Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch Neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4
Situation in Nordamerika
• seit 2003 Nachweise in
- England, Belgien, Niederlanden, Frankreich, Österreich*
- für Deutschland bislang keine Hinweise für eine Einschleppung*
• RKI (2006)**: „Mit dem Auftreten der beschriebenen besonders virulenten Stämme ist auch in Deutschland früher oder später zu rechnen.“
Situation in Europa
Quellen: * Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4** RKI (2006): Clostridim difficile Infektionen: Nosokomiale Ausbrüche durch einen neuen, besonders virulenten Stammin den USA, Kanada, England, Belgien, Holland und Frankreich. Epidemiologisches Bulletin 36/2006
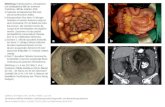
Eigenschaften
• anaerobes, grampositives Stäbchenbakterium• Sporenbildung• nosokomialer Erreger• beim Gesunden harmloses Darmbakterium
• wenn konkurrierende Arten der normalen Darmflora durch Antibiotika zurückgedrängt � C. difficile vermehrt sich und bildet Toxine
• können u. U. zu einer lebensbedrohenden Durchfallerkrankung führen
Epidemiologie
• 3–7 % der Patienten sind bei der Aufnahme in eine Krankenhaus Träger von C. difficile
• steigt in Abhängigkeit von den Risikofaktoren auf 16–35%
Quelle: Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch Neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4
• 3–7 % der Patienten sind bei der Aufnahme in eine Krankenhaus Träger von C. difficile � Mehrzahl bleibt asymptomisch
• steigt in Abhängigkeit von den Risikofaktoren auf 16–35% � 15-71% entwickeln eine symptomische C. difficile-assoziierte Diarrhö
Quelle: Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch Neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4
Epidemiologie
Risikofaktoren
• Dauer des Aufenthalts• Alter (> 65 Jahre)• Ernährung durch Sonde
• Unterbringung im gleichen Zimmer wie ein Patient mit manifester C. difficile - Infektion (CDI)
• Schwere der Grunderkrankung• Antibiotikaeinnahme (!)
Quelle: * Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch Neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4** Merkblatt Clostridium difficile. Landesinstitut für den öffentlichen GesundheitsdienstNRW, Dez. 5.2 Hygiene in Krankenhäusern 01 / 2007
C. difficile als "nosokomialer
Problemkeim"
• entscheidend bei der Prävention: Verhinderung der Ausbreitung
• zentrales Problem: Fähigkeit der Clostridien zur Sporenbildung
• rationaler und gezügelter Umgang mit Antibiotika ist generell, aber auch insbesondere im Hinblick auf C. difficile-Erkrankungen dringend angezeigt
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
C. difficile als "nosokomialer
Problemkeim"
• Erreger regelmäßig in der Umfeld infizierter Patienten*
• wurde unter anderem auf Telefonhörern, der Möblierung und in Nassräumen gefunden*
• 15,4 % der Toilettenstühle kontaminiert**
Quelle: *Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF **Grünewald Th (2001): Nosokomiale Epidemiologie und Transmission der Clostridium-difficile-InfektionDtsch med Wochenschr 2001; 126: 519-522
C. difficile als "nosokomialer
Problemkeim"
• Tierversuch: Inokolum von 2 Bakterien genügt, um Infektion auszulösen
• Patienten mit Diarrhoe scheiden 107 bis 109 KbE/g Stuhl aus
Quelle: Universitätsklinikum Wien (2007): Clostridium difficile
Besonderheiten
• orale Antibiotika � physiologische Darmflora gerät aus dem Gleichgewicht � C. difficile ist gegen die meisten Antibiotika resistent � besetzt die freiwerdende ökologische Nische
• Sporenbildung• hochgradig widerstandsfähig gegen
Desinfektionsmaßnahmen• Sporen für die meisten nosokomialen Infektionen
verantwortlich
Quelle: Newsletter Deutsches Ärzteblatt vom Montag, 26. Juni 2006
Besonderheiten
• außergewöhnliche Flexibilität
• Produktion von Paracresol• tötet andere Bakterien ab � sichert sich Platz in der
Darmflora• gegen Gallensäuren unempfindlich
Quelle: Newsletter Deutsches Ärzteblatt vom Montag, 26. Juni 2006
Übertragung
• aerotoleranter Erreger (Infektionsfähigkeit außerhalb des Organismus hält bis zu 1 Woche an)
• Bildung von Sporen in der Umwelt
• Fäkal-orale Übertragung: durch direkten und indirekten Kontakt (Hände, kontaminierte Gegenstände, fäkale Kontamination von Toiletten, Steckbecken, Bettwäsche, Bettgestellen, Telefonen etc.)
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
Infektionsweg
• Erreger über Stuhl ausgeschieden
• Kontaktübertragung von Mensch zu Mensch bzw. fäkal-oral
• sehr hohe Infektiösität
• Sehr geringe Infektionsdosis
• größte Rolle: direkte Übertragung von Mensch zu Mensch -Hände vom Krankenhauspersonal !!
• Kontakt mit kontaminierten Gegenständen (Sporen)
Quelle: Merkblatt Clostridium difficile. Landesinstitut für den öffentlichen GesundheitsdienstNRW, Dez. 5.2 Hygiene in Krankenhäusern 01 / 2007
Inkubationszeit
• 1- 3 Tage
• Symptomatik kann auch erst 1-2 Wochen nach Absetzen des Antibiotikums einsetzen
Quelle: Merkblatt Clostridium difficile. Landesinstitut für den öffentlichen GesundheitsdienstNRW, Dez. 5.2 Hygiene in Krankenhäusern 01 / 2007
Stufen der Prävention
1. Rationale Antibiotikatherapie
2. Kontaktisolierung der betroffenen Patienten
3. Reinigung und Desinfektion der Umgebung
Quelle: Schneider et.al. (2007): Clostridium difficile-assoziierte Diarrhö – ein zunehmendes klinisches Problem durch Neue hochvirulente Stämme. Krh.-Hyg. + Inf.verh. 29. Heft 4
Isolierung (Kontaktisolierung)
• bei Patienten mit massiven und unkontrollierbaren Durchfällen Einzelzimmerisolierung
• bei stabilisierten Patienten mindestens eigene Toilette
• in Ausbruchssituationen Kohortenisolierung
• Patienten: gründliches Händewaschen und anschließende Händedesinfektion nach Toilettenbesuch
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
Kontaktpersonen
• Besucher sind vom Stationspersonal einzuweisen• Schutzkittel (vor Verlassen des Patientenzimmers
entsorgen)• Hände desinfizieren und anschließend gründlich waschen
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
Aufhebung der Isolierung
• kann beendet werden, sobald die klinischen Symptome (Durchfall, Tenesmen) abgeklungen sind
• Patienten, bei denen eine Kontamination der Umgebung mit Stuhl zu befürchten ist (z. B. verwirrte Patienten), müssen für die Dauer des stationären Aufenthalts isoliert werden
• immunsupprimierte Patienten dürfen nicht mit Trägern von C. difficile zusammengelegt werden
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• bei direktem Patientenkontakt, Bettenmachen und Reinigungsarbeiten � geschlossene, langärmlige Schutzkittel (nach Gebrauch im Zimmer entsorgen)
• Maske & Haube nicht erforderlich
Schutzkleidung
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• bei direktem Patientenkontakt (Gesäßbereich, Körperpflege)
• bei Kontakt mit Stuhl und stuhlkontaminierten Gegenständen (Steckbecken, Bettwäsche)
• mit bereits kontaminierten Handschuhen � keine weiteren Gegenstände (Steckbeckenspüler!) anfassen
• benutzte Handschuhe im Patientenzimmer entsorgen
Einmalhandschuhe
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• nach direktem Patientenkontakt
• nach Kontakt mit Stuhl
• nach Ausziehen der Handschuhe
• vor Verlassen des Patientenzimmers
• üblichen alkoholischen Händedesinfektionsmittel nicht gegen bakterielle Sporen wirksam � nach der hygienischen Händedesinfektion Hände zusätzlich gründlich waschen
Händedesinfektion
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• mit infektiösem Material (einschließlich Stuhl) kontaminierte Abfälle � keine Sonderabfälle
• Desinfektion von Ausscheidungen ist nicht erforderlich
Abfälle
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• Bettwäsche nach Verunreinigung, aber mindestens einmal täglich wechseln
• Schmutzwäsche in flüssigkeitsdichten Wäschesäcken im Zimmer sammeln und auf direktem Weg zur Wäscherei bringen .
Textilien
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• zur Entfernung von Sporen• Pflege-, Behandlungs- und Untersuchungsmaterialien in
Kontakt mit Patienten (oder seinen Ausscheidungen) �mindestens einmal täglich desinfizieren
• alkoholische Flächendesinfektionsmittel kontraindiziert
• Reinigungsutensilien entsorgen oder aufbereiten
Reinigung und Desinfektion des Patientenzimmers
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• nach Aufhebung der Isolierungsmaßnahmen gründliche (sporozid) desinfizierende Reinigung des Patientenzimmers
• Material, das nicht aufbereitet werden kann, entsorgen
Schlussdesinfektion
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• alle MP in direktem Kontakt mit Patient (z.B. EKG-Elektroden, Thermometer) patientenbezogen verwenden
• nach Gebrauch zu desinfizieren
• bei Transport in geschlossenem Behälter ist zentrale Aufbereitung möglich
• thermische Desinfektionsverfahren sollten bevorzugt werden
Aufbereitung von MP und Gegenständen
Quelle: RKI (2007): Empfehlungen des Robert Koch-Institus zu Hygienemaßnahmen bei Patienten mit DurchfällenAufgrund von toxinbildendem Clostridium difficile
• Steckbeckenspülautomat
• äußerliche Kontamination im Arbeitsraum vermeiden!
Aufbereitung von MP und Gegenständen
Quelle: Universitätsklinkum Tübingen (2006): Infektonen durch Clostridium difficile; Hygieneplan
• Geschlossen zur Spülmaschine transportieren und > 60°C reinigen
Geschirr
Quelle: RKI (2007): Empfehlungen des Robert Koch-Institus zu Hygienemaßnahmen bei Patienten mit DurchfällenAufgrund von toxinbildendem Clostridium difficile
• nichtnamentliche Meldepflicht bei gehäuften nosokomialen Infektionen (§ 6 Abs. 3 IfSG)
Epidemiologische Maßnahmen
Quelle: Arbeitskreis "Krankenhaus- & Praxishygiene" der AWMF
• sporozide Präparate
• z.B. Sauerstoffabspalter, aldehydische Präparate
• Präparate auf Alkoholbasis � kontraindiziert
Wahl der Desinfektionsmittel
• keine Normen- und Methodenvielfalt wie für bakterizide, levurozide/fungizide oder viruzide Eigenschaften
• zahlreiche Testansätze (beispielsweise innerhalb der DGHM Methoden vegetative Formen gegen Sporen auszutauschen; gleiche methodische Ansätze)
• DIN EN 14347 (2005): quantitativer Suspensionsversuch (Phase 1); Bacillus
subtilis (ATCC 6633) und Bacillus cereus (ATCC 12826)
• direkt gegen Sporen von Clostridium difficile � keine Testnorm �entsprechend der Wirksamkeit gegen die in DIN EN 14347 (2005) benannten Sporen Analogie
Wahl der Desinfektionsmittel
Quelle: Kramer A et. al. (2005): Hygiene. Prüfungswissen für Pflege- und Gesundheitsfachberufe. Urban & Fischer. 2. Auflage. S. 55